Панкреатит и гастрит — распространенные заболевания с похожими симптомами, но различными причинами и механизмами развития. Понимание этих различий важно для правильной диагностики и выбора эффективного лечения. В статье мы рассмотрим симптомы панкреатита и гастрита, чтобы помочь читателям распознать признаки этих заболеваний и обратиться за медицинской помощью.
Этиология заболевания
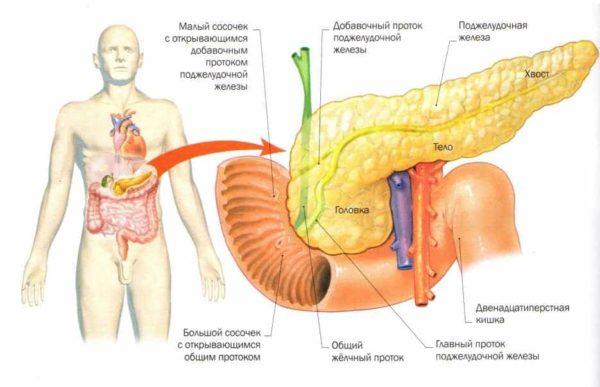
Панкреатит – это воспалительное заболевание поджелудочной железы (или ее хвоста), которое возникает из-за нарушения выработки пищеварительных ферментов.
Такое состояние может привести к тому, что ткани и клетки самой железы начинают перевариваться этими ферментами. Если при воспалении возникают проблемы с работой сфинктера, через который ферменты должны поступать в желудок, это только усугубляет ситуацию.
Панкреатит может развиваться под воздействием различных провоцирующих факторов, среди которых:
- заболевания двенадцатиперстной кишки;
- избыточное потребление сладкой и жирной пищи;
- инфекционные заболевания внутренних органов;
- нарушения обмена веществ;
- травмы живота, которые могут повлиять на работу поджелудочной железы;
- аномалии в строении желчного пузыря, негативно влияющие на функционирование пищеварительной системы в целом;
- повреждения желудка, желчного пузыря или их протоков, полученные в ходе операций.
У женщин данное заболевание встречается реже, чем у мужчин, однако, согласно статистике, в каждом третьем случае, независимо от пола, врачи не могут точно установить причину возникновения панкреатита.
Заболевание также может развиваться на фоне приема антибиотиков, мочегонных средств или препаратов, содержащих гормон эстроген.
Однако основной причиной возникновения болезни считается частое употребление алкоголя, который влияет на процессы выработки секрета поджелудочной железы.
Иногда панкреатит диагностируется на фоне воспалительных процессов в желчном пузыре при мочекаменной болезни, когда твердые образования блокируют желчный проток, создавая дополнительное давление на протоки поджелудочной железы.
В результате этого нарушается отток ферментов, которые начинают переваривать и разрушать ткани органа изнутри.
Частые стрессы также могут вызывать боли в животе на нервной почве, которые схожи с проявлениями панкреатита. Поэтому опытные врачи при сборе анамнеза интересуются образом жизни пациента и возможными стрессовыми ситуациями.
Существует также заблуждение, что воспаление поджелудочной железы может вызывать выпадение волос. Однако этот симптом не связан с работой ЖКТ и может быть вызван стрессами, волнениями и другими факторами.
Врачи отмечают, что симптомы панкреатита и гастрита могут быть схожи, но имеют свои отличия. Панкреатит, воспаление поджелудочной железы, часто проявляется сильной болью в верхней части живота, которая может отдавать в спину. Боль обычно усиливается после еды, особенно если она была жирной. Также могут наблюдаться тошнота, рвота и потеря аппетита. В отличие от этого, гастрит, воспаление слизистой оболочки желудка, чаще сопровождается дискомфортом и тупой болью в области желудка, которая может уменьшаться после еды. Симптомы гастрита также могут включать изжогу, вздутие и тошноту, но рвота не так характерна. Важно отметить, что при панкреатите может возникать желтуха и изменения в стуле, чего не наблюдается при гастрите. Врачи рекомендуют при появлении этих симптомов обращаться за медицинской помощью для точной диагностики и назначения лечения.
Эксперты в области гастроэнтерологии подчеркивают, что симптомы панкреатита и гастрита имеют свои характерные особенности, которые помогают в их различении. Панкреатит, как правило, проявляется сильной болью в верхней части живота, которая может иррадиировать в спину, а также сопровождается тошнотой, рвотой и потерей аппетита. В отличие от этого, гастрит чаще вызывает дискомфорт в области желудка, жжение или тяжесть после еды, а также может сопровождаться изжогой и отрыжкой. Важно отметить, что при панкреатите боль обычно более интенсивная и постоянная, в то время как гастрит может проявляться периодически. Правильная диагностика и понимание различий в симптомах являются ключевыми для выбора адекватного лечения.

Прямые и косвенные признаки
Основными симптомами панкреатита любой формы являются:
- Болевой синдром. Это ощущение при панкреатите больной ощущает в первую очередь.
Боли проявляются в верхней части живота, и при тяжелой форме болезни, когда поражается весь орган, могут отдавать вглубь. Если болезнь протекает в острой стадии – боли также будут резкими, сильными и могут усиливаться в то время, как пациент принимает лежачее положение.
При хронических панкреатитах боли обычно тупые и время от времени могут пропадать.
После приема пищи могут беспокоить тошнота и рвота, которые не приносят облегчения, так как панкреатиту свойственная сильная интоксикация.
Купировать такой симптом медикаментозными способами почти невозможно. С развитием болезни в рвотных массах появляется больше желчи.
- При сдавливании желчных протоков появляются затруднения в области перистальтики. У пациента проявляется метеоризм и вздутие живота.
- В организме происходят нарушения снабжения тканей пищеварительных органов водой, вследствие чего появляются симптомы обезвоживания (усиление чувства жажды, нарушение работы почек, диарея, потеря веса).
- Нарушения стула также могут возникать из-за общего сокращения объемов вырабатываемых ферментов.
Такой недостаток веществ приводит к тому, что желудок не усваивает часть пищи, и она выходит в непереваренном виде, что приводит к затруднениям ее вывода. - При остром панкреатите в большинстве случаев у пациента повышается температура тела, что является признаком развития в организме воспалительных процессов.
- посинение пальцев руки носогубной области;
- появление на языке налета (как на фото или хуже);
- неприятный привкус, горечь в ротовой полости и плохой запах изо рта;
- ослабленное состояние, головокружение и чувство общего недомогания;
- изжога и отрыжка воздухом;
- сыпь на коже и появление красноватых пятен в области живота;
- боли могут отдаваться в спину;
- пациент испытывает потребность в мочеиспускании чаще, чем обычно;
- появляется озноб и одышка;
- повышается артериальное давление.
Дополнительными или косвенными признаками панкреатита являются:
У разных больных такие симптомы могут появляться одновременно или проявляются лишь некоторые из них.
В зависимости от состояния иммунитета и степени поражения поджелудочной такие признаки иногда выявляются сразу после негативного влияния на пищеварительную систему, а могут долго не давать о себе знать вплоть до момента обострения.
| Признак | Гастрит | Панкреатит |
|---|---|---|
| Локализация боли | Верхняя часть живота, часто “под ложечкой”, может отдавать в левое подреберье. | Верхняя часть живота, опоясывающая боль (отдает в спину), может быть в левом подреберье. |
| Характер боли | Жгучая, ноющая, давящая, распирающая. Усиливается после еды или натощак. | Острая, режущая, сверлящая, постоянная. Усиливается после еды (особенно жирной, острой), алкоголя. |
| Связь с приемом пищи | Часто усиливается или ослабевает после еды. | Усиливается после еды, особенно жирной, острой, алкоголя. |
| Тошнота и рвота | Часто, рвота приносит облегчение. | Часто, рвота не приносит облегчения, может быть с примесью желчи. |
| Стул | Может быть нормальным, запоры или поносы. | Жидкий, жирный, зловонный, с непереваренными частицами пищи (стеаторея). |
| Общее состояние | Может быть удовлетворительным, слабость, утомляемость. | Тяжелое, выраженная слабость, лихорадка, тахикардия, снижение артериального давления. |
| Вздутие живота | Часто. | Часто, может быть выраженным. |
| Изжога, отрыжка | Часто. | Редко. |
| Потеря веса | Может быть при хроническом гастрите. | Часто, выраженная, из-за нарушения пищеварения. |
| Цвет кожи | Может быть бледной. | Может быть бледной, желтушность (при сдавлении желчных протоков). |
| Лабораторные показатели | Повышение кислотности желудочного сока (при гиперацидном гастрите), Helicobacter pylori. | Повышение амилазы, липазы в крови и моче. |
Интересные факты
Вот несколько интересных фактов о различиях в симптомах панкреатита и гастрита:
-
Локализация боли: При панкреатите боль обычно локализуется в верхней части живота и может иррадиировать в спину, что связано с воспалением поджелудочной железы. В то время как при гастрите боль чаще ощущается в области желудка, и может быть связана с приемом пищи.
-
Характер боли: Боль при панкреатите часто описывается как острая, режущая или опоясывающая, в то время как при гастрите она может быть тупой и ноющей, с возможными приступами спазмов.
-
Сопутствующие симптомы: При панкреатите могут наблюдаться такие симптомы, как тошнота, рвота с желчью, потеря аппетита и даже желтуха, в то время как гастрит чаще сопровождается изжогой, отрыжкой и чувством тяжести после еды.
Эти различия могут помочь в дифференциации заболеваний и выборе правильного подхода к лечению.

Почему гастрит и панкреатит легко спутать
Желудок и поджелудочная железа расположены близко друг к другу, что может привести к путанице в определении источника болевых ощущений. Боль, возникающая в одном из этих органов, легко может быть воспринята как дискомфорт в другом.
Заболевания этих ключевых органов пищеварительной системы иногда развиваются одновременно, и у них есть ряд общих симптомов:
- тошнота и рвота;
- вздутие живота;
- головокружение;
- повышенное слюноотделение или сухость во рту;
- расстройства стула;
- нервозность;
- общее чувство усталости.
Симптомы, характерные для заболеваний, могут включать:
- Рвота и тошнота.
- Вздутие живота.
- Головокружение.
- Увеличение слюноотделения.
- Сухость во рту.
- Изменения в стуле.
- Общая слабость.
- Нервозность.
- Отрыжка, наблюдаемая при панкреатите и гастрите.
Основные причины заболеваний органов пищеварения включают:
- неправильное питание – это главная причина болей в области ЖКТ;
- быстрый темп жизни не позволяет полноценно питаться. Это включает частые перекусы на ходу и употребление продуктов с высоким содержанием быстрых углеводов и фаст-фуда;
- эмоциональные переживания;
- постоянные стрессы;
- переутомление организма.
Симптомы панкреатита и гастрита могут быть схожи, но имеют свои отличия, о которых упоминают как пациенты, так и врачи. При панкреатите, как правило, наблюдаются сильные боли в верхней части живота, которые могут отдавать в спину. Эти боли часто сопровождаются тошнотой, рвотой и потерей аппетита. В отличие от этого, гастрит чаще проявляется дискомфортом и жжением в области желудка, особенно после приема пищи. Люди с гастритом могут испытывать вздутие и изжогу, но боли обычно менее выражены. Также стоит отметить, что панкреатит может вызывать более серьезные системные нарушения, такие как изменения в стуле и потеря веса. Важно помнить, что для точной диагностики и выбора лечения необходимо обратиться к врачу, так как самостоятельная интерпретация симптомов может привести к ошибкам.
Как отличить симптомы двух болезней
Одновременное течение панкреатита и гастрита представляет для больного большую опасность. При запущенных формах указанных заболеваний наблюдается саморазрушение желудка и поджелудочной железы, приводящее к смертельному исходу.
Общими признаками гастрита и панкреатита являются:
- болевые ощущения в животе;
- метеоризм;
- тошнота;
- рвота;
- вздутие живота;
- потеря аппетита;
- изжога;
- кислая отрыжка;
- нарушения стула;
- общая слабость;
- потливость;
- бледность кожных покровов.
Вздутие живота одна из причин одновременного течение панкреатита и гастрита в организме.
Часто возникает вопрос о том, можно ли определить специфические проявления панкреатита и гастрита. Опытный специалист, рассмотрев симптоматику болезней и проведя полную диагностику, без труда сможет определить, как проявлялись указанные патологии, и дифференцировать их.
Главные различия в развитии гастрита и панкреатита связаны с болями в животе. При хроническом гастрите они часто проявляются в зоне солнечного сплетения в виде колик или спазмов. При панкреатите болевой синдром достаточно хорошо выражен. Боль носит схваткообразный опоясывающий характер, начинаясь от пупка, иррадиирует в область спины.
При гастрите боль начинается сразу же после каких-либо нарушений в диете. Рвота приносит человеку ощутимое облегчение. При воспалении поджелудочной железы погрешности в питании проявляются не сразу, а с небольшой отсрочкой. Изнуряющая рвота не приносит облегчения.

Виды гастрита при панкреатите
Классификация гастрита, возникающего на фоне панкреатита, весьма разнообразна. Рассмотрим наиболее распространенные формы этого заболевания.
В зависимости от степени поражения желудка выделяют гастрит, который развивается одновременно с панкреатитом:
- катаральный – затрагивает лишь поверхностные слои органа;
- эрозивный – охватывает всю слизистую оболочку;
- некротический – характеризуется глубокими повреждениями тканей;
- фибринозный – имеет инфекционное происхождение и другие формы.
По уровню кислотности желудочного сока гастриты при панкреатите могут быть:
- с повышенной секрецией;
- с недостаточной секреторной активностью;
- с нулевой кислотностью.
Часто встречается антральный гастрит, который поражает нижнюю часть желудка и соединение с двенадцатиперстной кишкой, что может способствовать развитию панкреатита.
Эрозивный
Эрозивный антральный гастрит при панкреатической болезни часто формируется под воздействием бактерии Хеликобактер пилори. Характеризуется образованием множественных эрозийных участков, способных распространиться на всю внутреннюю поверхность желудка. Гастрит указанного вида может стать причиной желудочных кровотечений.
Эрозивный антральный гастрит при панкреатической болезни часто формируется под воздействием бактерии Хеликобактер пилори.
При панкреатите распространен эрозивный гастрит хронической формы, связанный с нарушением секреторных процессов.
Хронический
Хронический гастрит может развиваться на протяжении длительного времени как отдельное заболевание или же быть продолжением острого гастрита. Для этой болезни характерны чередующиеся фазы обострения и ремиссии. В период ремиссии симптомы становятся менее выраженными, и пациент часто не обращается за медицинской помощью, что способствует дальнейшему ухудшению состояния. Со временем последствия такого гастрита могут быть весьма серьезными.
Обострение
Время от времени в силу различных причин может происходить обострение хронического гастрита при панкреатите.
Симптоматика данного состояния достаточно яркая, чтобы вынудить больного обратиться к врачу для обследования и лечения.
Разница между заболеваниями
Тем не менее, это две совершенно разные болезни. Первое, что отличает гастрит от панкреатита, – это то, что они затрагивают различные органы, что в свою очередь приводит к различным последствиям.
Оба недуга можно различить, внимательно следя за проявлениями. Однако не следует заниматься самолечением. При возникновении болей в животе или других симптомов лучше незамедлительно обратиться к врачу.
Существуют определенные признаки, по которым можно различать эти заболевания. Кроме того, окончательный диагноз устанавливается врачом только после проведения обследований, которые могут подтвердить или опровергнуть наличие того или иного недуга.
В симптоматике
Развитие гастрита, как и панкреатита, проявляется сильными болями в животе. Однако именно во времени и характере болевых ощущений заключается разница, по которой можно отличить заболевания.
При гастрите боль:
- возникает сразу после еды, особенно после употребления алкоголя, жирной или жареной пищи;
- локализуется в верхней части живота;
- носит тупой характер с возможными спазмами и коликами.
При панкреатите боль:
- длительная и сильная;
- не связана с приемом пищи, приходит через несколько часов после приема пищи или независимо от него;
- локализуется в центре эпигастральной области или ближе к левому подреберью в зависимости от зоны поражения органа;
- при остром панкреатите иррадиация происходит в спину или грудную клетку.
Симптомы болезней также отличаются в характере рвоты:
- При гастрите рвота приносит временное облегчение;
- при панкреатите после извержения рвотных масс облегчения не наступает, в содержимом наблюдаются примеси желчи.
Общие клинические проявления гастрита:
- тошнота;
- отрыжка;
- изжога;
- неприятный запах и привкус во рту;
- слабость;
- повышенная утомляемость;
- раздражительность;
- потливость;
- нарушения в работе сердечно-сосудистой системы.
Клиническая картина панкреатита:
- тошнота;
- рвота;
- опоясывающая боль;
- частый пульс;
- вздутие живота;
- повышенная потливость;
- снижение мочевыделения;
- невозможность определить пульс брюшной аорты;
- кожные высыпания багрового цвета;
- снижение давления;
- шоковое состояние;
- спутанное сознание;
- возможна желтуха.
Еще одним подтверждением воспаления поджелудочной железы служит нарушение стула: чередование поноса с запорами.
В диагностике
Для диагностики воспалительного процесса в поджелудочной железе врач может назначить следующие процедуры:
- ультразвуковое исследование;
- фиброэзофагогастродуоденоскопию;
- лапароскопию;
- анализ крови на уровень амилазы;
- анализ мочи на содержание диастазы.
Для выявления воспалительных заболеваний желудка и связанных с ними нарушений применяются такие методы:
- эндоскопия с последующей биопсией;
- дыхательная диагностика на наличие хеликобактер пилори;
- анализы крови, мочи и кала;
- ультразвуковое исследование.
В последствиях
Гастрит и панкреатит по-разному сказываются на состоянии здоровья человека. Это достаточно серьезные заболевания, и если их долго не лечить, один больной орган будет способствовать развитию патологических изменений в другом.
Такое сочетание может оказаться критическим для пациента, поэтому не стоит дожидаться развития осложнений, а обращаться за квалифицированной медицинской помощью как можно скорее.Последствия гастрита:
- снижение местного и общего иммунитета;
- падение уровня гемоглобина на фоне кровотечений;
- брюшное кровотечение;
- проблемы со стулом;
- инфекции желудочно-кишечного тракта;
- сильная рвота после нарушения диеты;
- воспаление поджелудочной железы;
- нарушение обмена веществ;
- гиповитаминоз;
- язва желудка;
- рак желудка.
Последствия панкреатита:
- кровотечения;
- нарушение работы других органов (печень, желчный пузырь, почки, сердце);
- механическая желтуха;
- инфекции;
- воспаление брюшины;
- образование абсцессов, свищей;
- заражение крови;
- язва желудка или кишечника;
- рак поджелудочной.
При обоих заболеваниях возможен летальный исход, если помощь не была оказана своевременно.
Гастрит с панкреатитом представляют абсолютно разные заболевания. Гастрит побуждается воспалением слизистой оболочки желудка. Это ведет к неполному расщеплению продуктов попадания в желудок, фиксируются разлады химического или механического процесса.
Благодаря защитному гелю, продуцируемого слизистой в требуемом объеме, помогает сберечь стенки желудка от энзимов желудочной кислоты. Но при проникновении в орган опасных пищевых веществ, токсинов, нарушается гелиевый барьер, что ведет к поражению и патологиям.
Панкреатит – результат изменений в деятельности органа. Появляется патология в острой фазе. Болезненное расстройство поджелудочного органа способно формироваться вследствие нерационального питания, а именно приема жирных, жареных блюд, при проникновении токсичных элементов во время курения, приеме алкоголя. Также прогрессированию панкреатита сопутствуют:
- желчекаменная патология;
- почечная неполноценность;
- заболевания ЖКТ.
Лечение панкреатита и гастрита
Методы лечения заболеваний зависят от их формы и степени тяжести. Назначение терапии для гастрита и панкреатита осуществляется исключительно врачом после проведения всех необходимых анализов и диагностических процедур. Лечение зависит от уровня кислотности в желудке, а также от степени воспаления и повреждений в поджелудочной железе.
Легкая форма панкреатита представляет собой начальную стадию, когда воспалительный процесс только начинает развиваться. На этом этапе еще не происходят необратимые изменения. В отличие от этого, панкреонекроз характеризуется более серьезным состоянием, при котором пораженный орган начинает разрушать сам себя, и ткани железы отмирают. Восстановление таких участков невозможно.
Гастрит и панкреатит, протекающие одновременно, имеют схожие симптомы, поэтому лечение направлено на облегчение симптоматики и уменьшение воспалительного процесса.
Обязательной частью терапии является медикаментозное лечение и соблюдение специальной диеты. Многие также обращаются к народной медицине, однако она не должна быть основным методом лечения.
Народные средства могут оказать положительное влияние, но только в сочетании с традиционной медициной. Обязательно необходимо консультироваться с врачом. В случаях тяжелых форм заболевания может потребоваться хирургическое вмешательство.
Лечебное голодание
При остром течении заболеваний назначается лечебное голодание. Оно включает в себя полный отказ от пищи на протяжении нескольких дней до момента затухания обострения. Разрешается пить только очищенную воду. Лечение гастрита и панкреатита таким способом позволяет снизить выработку панкреатического сока в поджелудочной и уровень соляной кислоты, вырабатываемой желудком. Такая методика вводить пищеварительную систему в спящий режим.
Болевой синдром проходит, а вся энергия, предназначенная на переваривание и усвоение поступающей еды, направлена на восстановление пораженных органов, выздоровление.
лечебное голодание во время обострения
Особое внимание уделяют правильному выходу из лечебного голодания. Категорически запрещается резко переходить на разнообразное питание, вредную еду. Специальная диета предполагает постепенное введение новых продуктов, еда легкая. Исключают из рациона жирную, острую, жареную еду. Нельзя кушать тяжелую еду. Применяют только щадящие методы приготовления еды – варка, запекание, тушение, на пару.
Лечение медикаментами
В дополнение к специальной диете обязательно назначается медикаментозное лечение. Терапия гастрита и панкреатита с использованием лекарств должна проводиться только после консультации с врачом.
Неправильно подобранные медикаменты могут не только не помочь в процессе выздоровления, но и нанести серьезный вред здоровью. Это может привести к повреждению и раздражению слизистых оболочек, а также к быстрому распространению воспалительного процесса на соседние органы.
Самостоятельный выбор лекарств может вызвать развитие язв или онкологических заболеваний. Подбор медикаментов осуществляется в зависимости от степени тяжести заболевания.
Не существует универсальных препаратов, которые одинаково эффективно помогали бы всем пациентам. Каждый организм уникален. Перед назначением любого лекарства проводятся диагностические и лабораторные исследования.
При остром гастрите и панкреатите часто требуется антибиотикотерапия, которая помогает снизить уровень интоксикации в пищеварительной системе. Для облегчения болевого синдрома назначаются анальгетики и спазмолитики, которые помогают устранить неприятные ощущения.
При повышенной кислотности в случае гастрита назначаются препараты, которые блокируют или уменьшают выработку соляной кислоты в желудке, что способствует восстановлению микрофлоры.
Эффективные препараты:
- Ранитидин. Используется при гастрите с повышенной кислотностью. Снижает уровень соляной кислоты и уменьшает воспаление в органах пищеварения.
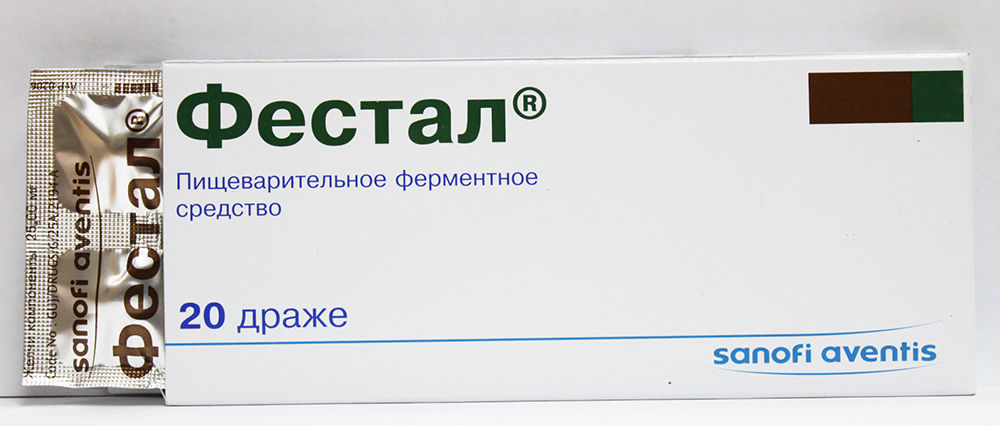
- Фестал. Увеличивает уровень соляной кислоты при недостаточной секреции желудка.
- Но-шпа. Облегчает болевые ощущения, быстро снимает спазмы и уменьшает воспаление. Это один из самых безопасных спазмолитиков с минимальным количеством противопоказаний.
- Панкреатин. Облегчает работу поврежденных органов пищеварения (желудка и поджелудочной железы), способствует перевариванию и усвоению пищи.
- Подходит как при повышенной, так и при пониженной кислотности желудка. Часто назначается для профилактики гастрита и панкреатита.
Методы борьбы с заболеваниями
Технология лечения гастрита и панкреатита при параллельном их обострении зависит от некоторых факторов, которые базируются на этиологии и развитии заболеваний. Тактика лечения варьируется в зависимости от того, повышена или понижена кислотность в желудке, а также с учётом стадии повреждения поджелудочной железы. Панкреатит может быть на начальной стадии, когда железа воспалена, однако, отсутствуют безвозвратные процессы. Более серьёзной считается стадия заболевания, когда поджелудочная, вследствие аномального функционирования, принимается переваривать саму себя.
Чаще всего при диагностировании этих заболеваний назначается лечение, которые имеет два ключевых направления: медикаментозные препараты и соблюдение правильного режима питания.
Кроме официальных методик лечения пищеварительного тракта, используются и народные средства, которые нередко прописываются или рекомендуются докторами. Народное лечение панкреатита пользуется огромной популярностью и часто даёт положительную динамику к выздоровлению при его совмещении с официальными методами. Даже в аптеках сегодня продаются специальные настойки на травах, а также сборы трав, рекомендуемые при лечении органов пищеварительного тракта. Среди популярных компонентов лечения можно выделить прополис, шиповник, полынь, отвары зверобоя, ромашки, календулы и золотого уса, которые встречаются в разнообразных рецептах народной медицины.
Врачи нередко назначают к приёму «Монастырский чай», который обладает противовоспалительным, успокаивающим и спазмолитическим действием, показан при панкреатите и гастрите разной этиологии. Однако злоупотреблять «бабушкиными» рецептами врачи не рекомендуют, так как не все рецепты народной медицины являются безопасными, их приём и передозировка могут стать причиной не только рецидива болезни, но и летального исхода.
Медикаментозное лечение панкреатита и гастрита
Самостоятельное назначение медикаментов при таких заболеваниях, как гастрит и панкреатит, строго запрещено, поскольку выбор терапии зависит от стадии и особенностей заболевания. Неправильное использование лекарств может не только не улучшить состояние пациента, но и усугубить воспаление, вызывая дополнительное раздражение слизистых оболочек органов пищеварения. Нерациональное лечение может привести к серьезным осложнениям, таким как язва или рак желудка и поджелудочной железы, что может иметь фатальные последствия.
Важно помнить, что не существует универсальных препаратов для лечения гастрита и панкреатита. Каждый пациент требует индивидуального подхода и назначения терапии на основе точного диагноза, полученного в результате медицинских исследований.
В острых формах гастрита и панкреатита врачи часто назначают антибиотики, которые помогают снизить уровень интоксикации в желудочно-кишечном тракте. Также могут быть прописаны спазмолитики или анальгетики для облегчения болевого синдрома.
При гастрите с повышенной кислотностью в комплексное лечение включаются препараты, которые уменьшают или блокируют выработку соляной кислоты, что способствует восстановлению микрофлоры. Антациды также помогают нейтрализовать её действие. Ранитидин является одним из часто назначаемых средств для пациентов с гастритом, так как он снижает уровень соляной кислоты и воспалительных процессов в пищеварительных органах.
Если у пациента наблюдается пониженная секреция желудка, рекомендуется использование препаратов, которые стимулируют выработку соляной кислоты, что помогает нормализовать кислотность и улучшить пищеварение. К таким средствам относятся Панкреатин и Фестал.
Для облегчения болей при периодических обострениях можно использовать препарат Но-шпа, который быстро снимает спазмы и уменьшает воспалительные процессы. Этот препарат доступен без рецепта, имеет минимальное количество противопоказаний и считается одним из самых безопасных спазмолитиков. Тем не менее, врачи советуют применять его только в редких случаях, а при частых обострениях обращаться в медицинские учреждения для назначения адекватного лечения.
Панкреатин в комплексной терапии гастрита и панкреатита
Панкреатин – сравнительно безопасный медицинский препарат, в рецептуру которого входят вытяжки из поджелудочной железы животных. Приём препарата «Панкреатин» позволяет облегчить работу желудку и поджелудочной железе со сложной для переваривания и усвоения пищей.
Назначается панкреатин в таких случаях:
- при хроническом панкреатите;
- в комплексной терапии хронического гастрита;
- перед приёмом вредной еды;
- при запорах, расстройствах желудка, частых отрыжках и дискомфорте в животе;
- для улучшения функции пищеварения в профилактических целях.
Средство показано для применения как при хроническом гастрите с пониженной кислотностью, так и с повышенной. Его свойства способствуют улучшению пищеварения, что позволяет его употребление даже в целях профилактики перед грандиозными застольями.
Краткая информация о «Панкреатине»
Данный препарат относится к категории средств, содержащих пищеварительные ферменты. Его основное активное вещество — панкреатин животного происхождения, который получают из поджелудочной железы свиней или коров.
«Панкреатин» обладает сравнительно низким содержанием ферментов и имеет множество более мощных аналогов. Обычно его применяют в сочетании с другими лекарственными средствами.
Показаниями для использования данного препарата являются:
- заболевания поджелудочной железы, включая хронический панкреатит и муковисцидоз;
- воспалительные процессы (в том числе хронические) в органах желудочно-кишечного тракта;
- диарея, чувство тяжести в желудке, постоянная отрыжка;
- однократный прием для подготовки органов брюшной полости к медицинским исследованиям;
- помощь в пищеварении при употреблении большого количества жирной и тяжелой пищи.
Список противопоказаний к применению препарата не слишком велик и включает обострение хронического панкреатита, а также его острую форму. Препарат не рекомендуется детям младше трех лет, а также взрослым с непереносимостью свинины, лактозы или других компонентов, входящих в его состав.
«Панкреатин» используется для лечения воспалительных процессов, в том числе в желудке, и назначается пациентам с гастритом. Какое влияние он оказывает на организм при лечении этой болезни?
Основная цель применения «Панкреатина» — компенсация сниженной функции поджелудочной железы. Это приводит к стимуляции работы всего желудочно-кишечного тракта (ЖКТ): увеличивается синтез гормонов и секрета желудка, тонкого кишечника и желчи. Улучшается переработка пищи на всех этапах.
Почему применяют «Панкреатин» при гастрите
«Панкреатин» – это ферментный препарат, который состоит из протеазы, амилазы и липазы. Они способствуют перевариванию углеводов, жиров, белков, поступающих с пищей. При гастрите наблюдается нарушение выработки ферментов самим желудком. Плохо переваренная пища поступает в двенадцатиперстную кишку. Поджелудочная железа начинает усиленно вырабатывать ферменты, чтобы переварить пищу, которая должна была уже частично быть переваренной. Применение «Панкреатина» при гастрите способствует облегчению работы железы и быстрому перевариванию пищи.
Для начала следует понимать, что панкреатин – это вытяжка из поджелудочной железы животных, которая содержит в себе вещества, помогающие лучше переваривать пищу. Если продукты питания перерабатываются в желудке не до конца, они могут стать причиной множества расстройств:
- вздутие живота;
- ощущение тяжести в желудке;
- постоянная тошнота;
- рвота.
Кроме этого, в кровь перестают поступать жизненно важные вещества, в связи с чем у человека могут начаться и другие проблемы со здоровьем.
Когда человек, болеющий гастритом, принимает «Панкреатин», таким образом он помогает собственной системе пищеварения переваривать пищу целиком. Одновременно с этим поджелудочная железа получает возможность восстанавливать собственные функции, поскольку панкреатин в значительной мере улучшает ее работу, а также способствует выработке фермента. Панкреатин входит в состав множества лекарственных препаратов, каждый из которых предназначается для лечения определенных заболеваний ЖКХ.
Врачи рекомендуют принимать панкреатин при наличии следующих заболеваний:
- хронический панкреатит;
- гастрит и другие воспалительные процессы желудка;
- постоянные запоры или, наоборот, диарея, тяжесть в желудке после приема пищи и регулярные отрыжки;
- накануне предстоящего исследования внутренних органов;
- перед употреблением вредной, жирной пищи, которая плохо усваивается;
- для улучшения пищеварения в тех случаях, когда ухудшена функция жевания.
«Панкреатин» – инструкция по применению
Дозировка данного медикамента определяется врачом индивидуально для каждого пациента. В инструкции к «Панкреатину» представлена детальная информация о рекомендуемых дозах для различных заболеваний. Перед началом приема таблеток необходимо провести лабораторные исследования, которые покажут уровень ферментов в двенадцатиперстной кишке.
Если врач не дал специальных рекомендаций, то прием таблеток (или капсул) можно осуществлять по следующей схеме:
- подросткам в возрасте 10-14 лет назначают по 2 таблетки одновременно во время еды;
- детям от 6 до 9 лет рекомендуется 1 таблетка в день;
- взрослым следует принимать от 2 до 4 таблеток 3-6 раз в сутки.
При воспалении слизистой оболочки желудка происходит изменение ее структуры, что приводит к нарушению функций органа. «Панкреатин» при гастрите способствует более быстрому облегчению обострения заболевания, а в случае хронической формы патологии препарат будет стимулировать и восполнять недостаток желудочных ферментов. Принимая это средство, пациент помогает организму лучше перерабатывать пищу, поступающую в желудок. Длительность курса лечения зависит от стадии заболевания и может варьироваться от нескольких дней до нескольких месяцев (минимум два месяца при сложных формах).
Аналоги Панкреатина
Данное лекарственное средство применяется очень широко и имеет массу аналогов как в виде таблеток, так и в виде капсул, благодаря чему каждый может подобрать форму лекарства себе по карману и в зависимости от необходимости. Например, детям младшего возраста рекомендуется капсульный вариант, т. к. капсулу можно вскрыть, а её содержимое высыпать в ложку. Такой способ применения предусмотрен производителями и осуществляется без потери эффективности.
Наиболее распространенные аналоги:
- Креон;
- Мезим и Мезим-форте;
- Микразим;
- Панзинорм;
- Пензитал;
- Фестал;
- Дигестал;
- Энзистал;
- Эрмиталь.
Соблюдая рекомендации по здоровому питанию, вы наверняка сможете избежать неприятных заболеваний желудочно-кишечного тракта или их обострений. Желаем вам здоровья и напоминаем, что в аптечке каждой семьи обязательно должен быть Панкреатин или его аналог.
Гастрит – это заболевание пищеварительного тракта, сопровождающееся воспалительным процессом слизистой в желудке. На ранних стадиях оно может себя никак не проявлять. Но лечение пациенту все же необходимо. Некоторым пациентам врачи назначают «Панкреатин» при гастрите. От правильности его применения будет зависеть результат лечения.
Правильное питание при гастрите
Для того чтобы желудок и поджелудочная железа функционировали без сбоев на протяжении длительного времени, важно придерживаться правильного питания и диеты. Это является основой не только для здоровья желудка, но и для всего организма в целом, поскольку все его системы взаимосвязаны. В желудке происходит всасывание питательных веществ в кровь, которые затем распределяются по всему телу.
Диету следует подбирать с учетом диагноза и состояния желудка. Применение Панкреатина в сочетании с диетическим питанием может значительно улучшить состояние при гастрите.
Рекомендуется делить прием пищи на 4-6 раз в день. Во время еды стоит принимать Панкреатин. Необходимо избегать приема пищи менее чем за 3-4 часа до сна. Также важно пить не менее 2 литров чистой воды в день. Процесс еды должен проходить в спокойной обстановке, без спешки и лишней суеты. Температура пищи должна быть комфортной для желудка. Не забывайте, что слишком горячая или холодная еда может негативно сказаться на здоровье желудка и вызвать неприятные симптомы.
Какие продукты следует исключить из рациона
Есть разные виды гастрита, с повышенной или пониженной кислотностью, острая или хроническая форма гастрита и т.д. Но есть продукты, которые не разрешаются при всех видах.
К ним относятся:
- соленые продукты, маринованные овощи, жирная пища;
- крепкие напитки – чай, кофе;
- алкогольные напитки;
- продукты быстрого приготовления;
- пища, богатая специями и приправами;
- сладкое – шоколад, мороженое, конфеты, выпечка;
- газированные сладкие и несладкие напитки;
Профилактика гастрита
Правильно подобранное лечение составляет лишь 50% от общего процесса выздоровления. Остальные 50% зависят от профилактических мер. Желудок является мышечным органом, обладающим способностью к восстановлению, и ему необходимо оказывать поддержку в этом процессе.
Прежде всего, как уже упоминалось, важно соблюдать правильное питание и режим. Также необходимо своевременно обращаться за медицинской помощью и строго следовать рекомендациям врача.
Для профилактики гастрита применение Панкреатина может стать эффективной мерой, помогающей организму. Этот препарат начинает действовать в желудке, способствуя расщеплению пищи. Таким образом, когда еда достигает двенадцатиперстной кишки, поджелудочной железе требуется меньше усилий для выработки ферментов, необходимых для переваривания пищи.
Панкреатин получают из ферментов животного происхождения, и его состав максимально приближен к человеческим ферментам. Благодаря этому препарату процесс пищеварения ускоряется, а болезненные ощущения устраняются. Панкреатин можно использовать в сочетании с другими лекарственными средствами.
Психологические аспекты заболеваний
Панкреатит, воспаление поджелудочной железы, часто сопровождается сильной болью в верхней части живота, что может вызывать у пациента чувство тревоги и страха. Боль может быть настолько интенсивной, что приводит к паническим атакам, что негативно сказывается на общем психоэмоциональном состоянии. Кроме того, хронический панкреатит может требовать изменений в образе жизни и диете, что также может вызывать стресс и депрессию у пациентов.
Гастрит, воспаление слизистой оболочки желудка, также может вызывать дискомфорт и боль, но симптомы, как правило, менее интенсивны, чем при панкреатите. Тем не менее, хронический гастрит может приводить к постоянному беспокойству о состоянии здоровья, особенно если пациент испытывает частые обострения. Страх перед пищей, которая может вызвать ухудшение состояния, может привести к избеганию определенных продуктов и, как следствие, к нарушению питания и снижению качества жизни.
Психологические факторы, такие как стресс, тревога и депрессия, могут влиять на течение обоих заболеваний. Например, стресс может усиливать воспалительные процессы в организме, что может привести к ухудшению состояния как при панкреатите, так и при гастрите. Кроме того, пациенты с хроническими заболеваниями часто испытывают чувство изоляции и непонимания со стороны окружающих, что может усугублять их эмоциональное состояние.
Важно отметить, что лечение панкреатита и гастрита должно включать не только медицинские вмешательства, но и психологическую поддержку. Психотерапия, группы поддержки и методы релаксации могут помочь пациентам справиться с эмоциональными аспектами их заболеваний, улучшить качество жизни и способствовать более эффективному лечению.
Таким образом, понимание психологических аспектов заболеваний, таких как панкреатит и гастрит, является важным шагом к комплексному подходу в их лечении. Учитывая эмоциональное состояние пациента, можно значительно повысить эффективность терапии и улучшить общее самочувствие.
Вопрос-ответ
Как отличить гастрит от панкреатита по симптомам?
Гастрит: часто характеризуется тупой, ноющей болью в эпигастральной области, которая может усиливаться после еды, особенно острой или жирной. Возможна тошнота, рвота, изжога. Боль обычно не иррадиирует. Панкреатит: проявляется интенсивной, опоясывающей болью в верхней части живота, которая может отдавать в спину.
Как узнать, есть ли у вас гастрит или панкреатит?
Наиболее частым признаком гастрита является рвота и/или потеря аппетита. Признаками острого панкреатита являются рвота, обезвоживание, боли в животе, вялость, лихорадка и диарея. Иногда в стуле может быть кровь.
Как понять, что болит поджелудочная, а не желудок?
Чтобы понять, что болит поджелудочная железа, а не желудок, обратите внимание на характер боли: при панкреатите она часто локализуется в верхней части живота и может иррадиировать в спину, сопровождаясь тошнотой, рвотой и ухудшением после еды, особенно жирной. В отличие от этого, боли в желудке чаще связаны с приемом пищи и могут быть острыми или ноющими, а также могут сопровождаться изжогой и вздутием. Если есть сомнения, лучше обратиться к врачу для точной диагностики.
Как понять, что болит именно гастрит?
Основные симптомы гастрита желудка: изжога, рвота, отрыжка, частое выделение газов, вздутие живота, головная боль, частое сердцебиение, головокружение, повышенное слюноотделение или сильная жажда. Хронический гастрит протекает вяло.
Советы
СОВЕТ №1
Обратите внимание на характер боли. При панкреатите боль часто носит опоясывающий характер и может усиливаться после еды, в то время как при гастрите боль обычно локализуется в верхней части живота и может быть связана с приемом пищи.
СОВЕТ №2
Следите за дополнительными симптомами. Панкреатит может сопровождаться тошнотой, рвотой и потерей аппетита, в то время как гастрит чаще вызывает изжогу, вздутие и дискомфорт после еды.
СОВЕТ №3
Не игнорируйте изменения в стуле. При панкреатите могут наблюдаться жирные, светлые стулья, в то время как гастрит чаще вызывает запоры или диарею, но не такие выраженные изменения.
СОВЕТ №4
Обратитесь к врачу для точной диагностики. Если у вас есть подозрения на панкреатит или гастрит, важно пройти медицинское обследование, так как эти заболевания требуют различного подхода к лечению.