Прободная (перфоративная) язва двенадцатиперстной кишки — серьезное состояние, требующее немедленного медицинского вмешательства. Оно возникает, когда язва проникает через стенку кишки, что может привести к перитониту и другим осложнениям. В статье рассмотрим основные симптомы прободной язвы, методы диагностики и современные подходы к лечению. Это поможет читателям распознать опасные признаки и обратиться за помощью. Знание этих аспектов повысит шансы на успешное выздоровление и предотвратит серьезные последствия для здоровья.
Общие сведения
Язвенная болезнь двенадцатиперстной кишки представляет собой хроническое заболевание, которое проявляется образованием язв на слизистой оболочке ДПК. Это состояние имеет длительный характер, с чередованием периодов ремиссии и обострений. В отличие от эрозий, язвы являются более глубокими повреждениями, затрагивающими подслизистый слой стенки кишечника. По статистике, язвенная болезнь двенадцатиперстной кишки наблюдается у 5-15% населения, причем частота варьируется в зависимости от региона, и чаще всего встречается у мужчин. Язвы двенадцатиперстной кишки встречаются в четыре раза чаще, чем язвы желудка.
Врачи акцентируют внимание на том, что прободная язва двенадцатиперстной кишки является серьезным состоянием, требующим немедленного вмешательства медицинских специалистов. Основные симптомы включают интенсивную боль в животе, которая может отдавать в спину, а также тошноту, рвоту и признаки внутреннего кровотечения, такие как черный стул. Важно помнить, что при появлении этих симптомов необходимо срочно обратиться за медицинской помощью, так как прободение может привести к перитониту и другим серьезным осложнениям.
Лечение обычно предполагает хирургическое вмешательство для устранения язвы и восстановления целостности стенки кишечника. В послеоперационный период врачи рекомендуют придерживаться строгой диеты и назначают препараты для снижения кислотности желудка, чтобы предотвратить рецидивы. Профилактика включает в себя отказ от вредных привычек, таких как курение и злоупотребление алкоголем, а также регулярные медицинские осмотры для контроля состояния желудочно-кишечного тракта.
Эксперты в области гастроэнтерологии подчеркивают, что прободная язва двенадцатиперстной кишки представляет собой серьезное состояние, требующее немедленного медицинского вмешательства. Основными симптомами являются резкая боль в животе, которая может иррадиировать в спину, а также признаки внутреннего кровотечения, такие как рвота с примесью крови и черный стул. Важно отметить, что при появлении этих симптомов необходимо незамедлительно обратиться за помощью, так как состояние может быстро ухудшиться.
Лечение прободной язвы обычно включает хирургическое вмешательство для закрытия отверстия и устранения воспаления. В послеоперационный период назначаются препараты для снижения кислотности и защиты слизистой оболочки, что способствует заживлению. Также эксперты рекомендуют изменить образ жизни, включая отказ от курения и алкоголя, а также соблюдение диеты, чтобы снизить риск рецидива. Профилактика и своевременное обращение к врачу играют ключевую роль в предотвращении осложнений.

МКБ-10
K26 Язва двенадцатиперстной кишки
- Причины
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение язвенной болезни двенадцатиперстной кишки
- Прогноз и профилактика
- Цены на лечение
| Категория | Симптомы | Лечение |
|---|---|---|
| Острые симптомы | Внезапная, кинжальная боль в эпигастрии; “доскообразный” живот; бледность кожных покровов; холодный пот; тахикардия; снижение артериального давления; рвота (иногда); напряжение мышц передней брюшной стенки. | Неотложная хирургическая операция: ушивание перфорации, резекция язвы (в зависимости от ситуации). Предоперационная подготовка: инфузионная терапия, обезболивание, антибиотики. |
| Симптомы перитонита (при позднем обращении) | Распространение боли по всему животу; усиление боли при движении; лихорадка; вздутие живота; отсутствие стула и газов; симптомы интоксикации (слабость, тошнота). | Хирургическое вмешательство: санация брюшной полости, дренирование, ушивание перфорации. Послеоперационное лечение: антибиотикотерапия, инфузионная терапия, обезболивание, симптоматическая терапия. |
| Дополнительные методы диагностики | Рентгенография брюшной полости (наличие свободного газа под диафрагмой); УЗИ брюшной полости (свободная жидкость); ФГДС (редко, только при стабильном состоянии и отсутствии признаков перитонита); общий анализ крови (лейкоцитоз). | Послеоперационное ведение: диета, ингибиторы протонной помпы, антибиотики, контроль за состоянием пациента. Профилактика рецидивов: отказ от вредных привычек, соблюдение диеты, лечение Helicobacter pylori. |
Интересные факты
Вот несколько интересных фактов о прободной (перфоративной) язве двенадцатиперстной кишки:
-
Симптоматика и “острый живот”: Прободная язва часто проявляется резкой болью в верхней части живота, которая может иррадиировать в спину или плечо. Это состояние может привести к “острому животу”, что требует немедленной медицинской помощи. Важно отметить, что симптомы могут развиваться очень быстро, и игнорирование их может привести к серьезным осложнениям.
-
Связь с Helicobacter pylori: Одной из основных причин развития язв является инфекция бактерией Helicobacter pylori. Эта бактерия может вызывать воспаление слизистой оболочки желудка и двенадцатиперстной кишки, что в свою очередь может привести к образованию язв. Лечение часто включает антибиотики для устранения инфекции, а также препараты, снижающие кислотность желудка.
-
Неотложная хирургия: В случае прободной язвы, когда содержимое кишечника попадает в брюшную полость, может развиться перитонит — опасное для жизни состояние. В таких случаях требуется экстренная хирургическая операция для устранения язвы и очистки брюшной полости. Современные методы хирургии, такие как лапароскопия, позволяют проводить операции менее инвазивно, что способствует более быстрому восстановлению пациента.

Причины возникновения и факторы риска
Как уже упоминалось ранее, прободение язвы чаще всего является осложнением хронической язвенной болезни.
Основными факторами, способствующими перфорации, являются:
- Обострение основного заболевания вблизи язвы.
- Переедание или наполнение желудка избыточным объемом пищи.
- Увеличение кислотности желудочного сока.
- Нарушения в питании, связанные с употреблением алкоголя и острой пищи.
- Внезапные физические нагрузки высокой интенсивности.
Поскольку эти факторы актуальны только при наличии язвенной болезни, стоит подробнее рассмотреть причины её возникновения.
Важно отметить, что все перечисленные причины приводят к нарушению хрупкого баланса между внутренними защитными механизмами слизистой оболочки желудочно-кишечного тракта и агрессивными факторами, большинство из которых (соляная кислота, желчные кислоты, ферменты поджелудочной железы, лизолецитин) вырабатываются организмом для эффективного переваривания пищи, за исключением бактерии Helicobacter pylori.
К защитным механизмам слизистой оболочки относятся:
- Слой слизи, вырабатываемый самой слизистой, и слой поверхностных клеток эпителия;
- Бикарбонаты, которые производятся слизистой 12-перстной кишки;
- Конфигурационная нечувствительность части волокон соединительной ткани, входящих в стенку полого органа, к пищеварительным ферментам;
- Особенности кровоснабжения желудка и 12-перстной кишки;
- Гормонально активные вещества, вырабатываемые слизистой (гастрин, секретин, соматостатин);
- Интенсивность процессов регенерации.
Современная теория язвенной болезни акцентирует внимание на значении Helicobacter pylori в её развитии. Данные о заражении (90% пациентов с язвой 12-перстной кишки и 80% с язвой желудка) подтверждают эту гипотезу. Более того, строгие схемы антибактериальной терапии, применяемые у таких пациентов, показывают высокие показатели выздоровления.
Учитывая, что около 50% населения Земли инфицировано этой бактерией и являются её носителями, становится очевидным, что наличие Helicobacter pylori само по себе не является достаточным условием для развития язвенной болезни.
На ослабление защитных свойств организма и активацию патогенных свойств микроорганизма влияют множество других факторов риска, способствующих развитию язвенной болезни желудка. Эти же факторы могут усугублять уже существующий язвенный процесс, что при определенных условиях может привести к перфорации язв.
- Иммунодепрессия различного происхождения (лучевая и химиотерапия, тяжелые инфекции и т.д.).
- Агрессивные штаммы Helicobacter pylori.
- Нарушения сна и работа в ночное время.
- Долгосрочное и неконтролируемое применение нестероидных противовоспалительных средств (напроксен, ибупрофен, аспирин).
- Хронический стресс, вызванный психофизическим напряжением.
- Применение некоторых лекарств (даже кратковременно): антикоагулянты (варфарин, гепарин), кортикостероиды (преднизолон), некоторые химиопрепараты (спиронолактон, бевацизумаб, ниацин).
- Курение. Его влияние опосредовано, через повышение секреции соляной кислоты и снижение микроциркуляции слизистой оболочки, что приводит к уменьшению выработки защитных гормонов (простагландинов) и бикарбонатов.
- Злоупотребление алкоголем. Это происходит из-за прямого повреждения слизистой крепкими напитками и стимуляции выработки соляной кислоты.
- Постоянные нарушения режима питания и усложнение условий для нормального пищеварения: слишком высокая или низкая температура пищи, избыток специй, преобладание жареных или копченых продуктов, грубая пища (всухомятку).
- Наследственный фактор. Наличие генетически обусловленных дефектов в слизистой желудка, таких как метаплазия (появление элементов, не характерных для слизистой желудка). К таким заболеваниям относится синдром Золлингера-Эллисона.
- Хронические заболевания ЖКТ, уже имеющиеся у пациента (гастрит, панкреатит).
Прободная язва двенадцатиперстной кишки — это серьезное заболевание, сопровождающееся множеством неприятных симптомов. Пациенты часто жалуются на резкие боли в верхней части живота, которые могут отдавать в спину или грудь. Эти боли могут усиливаться после еды или в ночное время. Кроме того, наблюдаются такие симптомы, как тошнота, рвота и потеря аппетита. Важно понимать, что прободная язва может привести к серьезным осложнениям, таким как перитонит, если не обратиться за медицинской помощью. Лечение обычно включает медикаментозную терапию, направленную на снижение кислотности и заживление язвы, а в тяжелых случаях может потребоваться хирургическое вмешательство. Регулярные обследования и соблюдение диеты также играют ключевую роль в восстановлении и профилактике рецидивов.
Классификация
Известны следующие виды закрытых повреждений двенадцатиперстной кишки:
- изолированные и сочетанные повреждения;
- внутрибрюшинные и внебрюшинные повреждения;
- полные и неполные разрывы стенки кишки.

Формы заболевания
В зависимости от причины возникновения выделяют следующие виды перфораций:
- перфорация острого язвенного дефекта;
- перфорация хронического язвенного процесса;
- перфорация злокачественной опухоли в полом органе;
- перфорация, вызванная нарушением местного кровообращения;
- перфорация, возникающая при паразитарных инфекциях.
Согласно локализации, различают прободные язвы:
- пищевода;
- желудка;
- двенадцатиперстной кишки;
- тонкого кишечника;
- толстого кишечника;
- комбинированные.
Прободная язва желудка делится на перфорацию малой или большой кривизны, а также на прободение передней или задней стенки, в теле желудка или в кардиальном, препилорическом, пилорическом и антральном отделах. Прободная язва двенадцатиперстной кишки может быть бульбарной или постбульбарной.
По клиническим проявлениям выделяют:
- типичную – прободение в брюшную полость;
- атипичную (прикрытую, когда перфорация защищается каким-либо органом) – прободение происходит в большой или малый сальник, сальниковую сумку, забрюшинную клетчатку или межспаечную полость.
Прободение язвы может сопровождаться кровотечением в желудочно-кишечный тракт или в полость живота.
Стадии заболевания
В клинической картине заболевания выделяют следующие стадии:
- Химический перитонит (абдоминальный шок, первичный шок).
- Бактериальный перитонит (серозно-фиброзный перитонит и системная реакция, период мнимого благополучия).
- Разлитой гнойный перитонит (тяжелый абдоминальный сепсис).
В целях профилактики образования прободной язвы показаны своевременная диагностика и лечение язвенной болезни желудка и двенадцатиперстной кишки.
Симптомы прободной язвы
Прободная язва проявляется внезапной, острой и интенсивной болью в области эпигастрия, которую часто описывают как кинжальную. Болевые ощущения могут иррадиировать в левую часть живота, надключичную область, лопатку и левое плечо. При прободной язве двенадцатиперстной кишки боль обычно локализуется в правом подреберье, а затем распространяется по всему животу. В случае перфорации язвы желудка перитонит развивается быстрее, так как желудочный сок, попадая в брюшную полость, добавляет агрессивности ситуации. Интенсивная боль заставляет пациента принимать вынужденное положение — лежа на боку с поджатыми ногами, что напоминает позу эмбриона. У больного наблюдаются бледность кожи, холодный пот, снижение артериального давления, учащенное поверхностное дыхание (тахипноэ) и заостренные черты лица. Мышцы передней стенки живота напряжены, хотя этот симптом может отсутствовать у людей, находящихся в состоянии алкогольного опьянения, у ослабленных пациентов и у страдающих ожирением. Мягкая пальпация усугубляет болевые ощущения, а живот не участвует в дыхании. При простукивании (перкуссии) нижнего края реберных дуг можно обнаружить свободный газ в брюшной полости.
Прободная язва проявляется острой и сильной болью в эпигастрии.
Примерно через 6 часов после начала болевого приступа процесс переходит в стадию бактериального перитонита. В этот период интенсивность симптомов прободной язвы может уменьшаться, однако признаки интоксикации становятся более выраженными. Давление продолжает снижаться, наблюдается тахикардия, а температура тела может повышаться. Признаки наличия свободного газа в брюшной полости становятся более заметными.
Если не оказать медицинскую помощь, примерно через 12 часов после прободения язвы начинается стадия тяжелого абдоминального сепсиса. Общее состояние пациента резко ухудшается, признаки интоксикации становятся ярко выраженными. У больного наблюдается сильная рвота, которая приводит к обезвоживанию, сухости кожи, повышению температуры тела сначала до фебрильных значений, а затем ее снижению, понижению артериального давления, нарастанию тахикардии, увеличению живота, а также олиго- или анурии. Пациент становится вялым, апатичным, контакт с ним ограничен, и вскоре может наступить коматозное состояние.
При прободении язвы в головку поджелудочной железы наблюдается сильное кишечное кровотечение и рвота с примесью крови. Атипичное прободение язвы в толщу большого или малого сальника сопровождается умеренной болью в животе без четкой локализации, при этом мышечное напряжение выражено не так сильно, как при типичной форме заболевания.
Диагностика
Диагностика прободной язвы основывается на данных, полученных при объективном осмотре, сборе жалоб и анамнеза, а также в результате инструментально-лабораторного обследования, в которое включаются:
- рентгенография (определяется наличие свободного газа в брюшной полости);
- ультразвуковое исследование брюшной полости;
- электрокардиография;
- общий и биохимический анализ крови;
- диагностическая лапароскопия.
УЗИ желудка – один из методов диагностики прободной язвы
Необходима дифференциальная диагностика с прободением опухоли желудка, абдоминальной формой инфаркта миокарда, флегмоной желудка, острым панкреатитом, острым аппендицитом, острым нарушением мезентериального кровообращения, разрывом аневризмы брюшной аорты, плевритом и пр. Точная дифференциальная диагностика может быть проведена только в первые часы после пенетрации язвы. В последующем клиническая картина заболевания сглаживается, так как преобладающими становятся признаки перитонита.
Прободной язвой осложняется примерно 15% всех случаев язвенной болезни.
1. Клинические данные.
Для прободения характерно резкое начало, проявляющееся в виде сильной боли. Важно учитывать наличие в анамнезе язв или признаков гастрита.
3. Рентгенологическая диагностика.
С её помощью можно определить воздух в брюшной полости (в 80%). Необходимо при этом, по характерным признакам («поддиафрагмальное полулуние»), дифференцировать от признаков завоздушенного кишечника. Кроме того, следует помнить, что изредка, у женщин преклонного возраста, по причине атонии маточных труб, воздух так же может проникать в поддиафрагмальное пространство.
4. Эндоскопическая диагностика.
Исследование проводится в случае отрицательного результата рентгенографии, однако при наличии продолжающегося подозрения на прободение язвы. Этот метод помогает выявить язвенный дефект и установить его местоположение. Введение воздуха для расширения желудка может привести к усилению болей в животе, что станет дополнительным критерием для диагностики. Повторное выполнение обзорной рентгенограммы брюшной полости после эндоскопического исследования четко покажет увеличение объема воздуха в поддиафрагмальном пространстве.
2. Осмотр с применением пальпации и аускультации.
Определяются признаки, описанные ранее.
5. Электрокардиограмма (ЭКГ).
Обязательное проведение данной процедуры необходимо для оценки функционирования сердца, выявления рубцовых изменений, а также для определения нарушений ритма сердцебиения и проводимости внутренних импульсов. Эти данные играют ключевую роль в планировании анестезии и оценке рисков, связанных с хирургическим вмешательством. Кроме того, стоит отметить, что с помощью ЭКГ можно исключить наличие так называемой абдоминальной (клинической) формы инфаркта миокарда.
УЗИ
Ультразвуковое исследование брюшной полости во время прободения язвы помогает выявить воспалительный процесс и оценить интенсивность ее наполнения, определить количество и характер жидкости. В дополнение к этому на экране можно увидеть непосредственно саму перфорацию, которая отображается в виде правильного или неправильного конуса. УЗИ могут назначить для подтверждения или опровержения неоднозначных данных после рентгеновского исследования.
Определить месторасположение язвы с помощью ультразвука будет сложно, если желудок и кишечник пациента заполнены. Поэтому иногда перед процедурой назначают медикаментозное очищение данных органов.
7. Лабораторные исследования.
Развернутый общий анализ крови предоставит данные о наличии воспалительных процессов в организме. Биохимический анализ поможет выявить признаки интоксикации и изменения в кислотно-щелочном балансе. Также с помощью биохимии, в частности анализа на амилазу, можно подтвердить или опровергнуть диагноз острого панкреатита при дифференциальной диагностике.
8. Диагностическая лапароскопия.
Проводится при наличии явной клинической симптоматики раздражения брюшины для уточнения её источника.
Противопоказания к использованию диагностической лапароскопии, в сомнительных случаях:
- выраженное ожирение;
- нарушение целостности диафрагмы;
- массивный спаечный процесс в брюшной полости;
- нарушения свёртываемости крови (гемофилия и т.д.);
- гигантские грыжи в передней стенке брюшной полости;
- шоковое и тяжёлое общее состояние.
Лечение прободной язвы
При наличии прободной язвы необходимо срочное хирургическое вмешательство. Консервативные методы лечения в данном случае оказываются неэффективными и могут привести к серьезным осложнениям, включая риск летального исхода. Консервативная терапия может быть применена только в тех случаях, когда операция невозможна в кратчайшие сроки. Она включает в себя очищение кишечника от содержимого, антибактериальную терапию и инфузионное лечение для поддержания жизненно важных функций организма и предотвращения дальнейшего инфицирования.
При прободной язве требуется экстренное хирургическое вмешательство.
Во время подготовки пациента к операции осуществляется эвакуация содержимого желудка, катетеризация мочевого пузыря и нормализация артериального давления. Выбор метода хирургического лечения зависит от места расположения прободной язвы, формы и стадии заболевания. В зависимости от показаний могут быть использованы следующие оперативные методы:
- ушивание прободения с использованием открытого или лапароскопического подхода;
- резекция желудка;
- ваготомия с иссечением прободной язвы и пилоропластикой;
- пилороантрумэктомия с выполнением стволовой ваготомии;
- ушивание прободения в сочетании с селективной проксимальной ваготомией.
Терапия для I, II степени
Ранняя стадия повреждения характеризуется гематомой. Она обнаруживается по непроходимости пилорического участка желудка. На 3-и сутки появляется желчная рвота. При отсутствии показаний к лапаротомии производятся:
- внутривенно — гидратация;
- назогастрально — аспирация через зонд.
Обычно гематомы самопроизвольно разрешаются за 7—10 дней. В конце курса лечения показана повторная КТ для оценки степени кишечной проходимости. Операции по удалению гематомы бывают:
- открытые;
- дренажные лапароскопические.
Во время оперативного лечения производится тщательный осмотр органа и близлежащих тканей на наличие серозов и гематом.
Принцип лечения заключается в дренировании гематомы, так как ее вскрытие чревато преобразованием закрытой травмы в открытую. После рассасывания гематомы производится закрытие стенки дуоденального отростка рассасывающимся непрерывным сшиванием.
При проникающей ране кишки осуществляется срединная лапаротомия, при которой останавливается кровотечение и применяется классическая техника сшивания. Ограниченные колото-резанные и осколочные дефекты ушиваются однорядным швом, если сохранено кровоснабжение.
Дуоденотомия проводится с закрытием раны непрерывным или узловым швом вдоль дефекта, чтобы избежать натяжения. Иногда требуется ушивка раны изнутри с выполнением противобрыжеечной дуоденотомии.
Терапия для III степени
Для лечения применяются хирургические методы
Для коррекции дефектов III—V степени используются сложные хирургические техники. В случае обширных разрывов необходимо провести мобилизацию и обработку раны, а затем выполнить дуоденодуоденостомию, если не возникает натяжение. Эта техника не подходит для создания анастомоза в нисходящей и нижней горизонтальной частях 12-перстной кишки, находящихся вблизи поджелудочной железы.
При сочетании повреждений дуоденального отростка и поджелудочной железы применяется метод дивертикулизации с доступом к привратнику изнутри. Для этого требуется гастротомия по краю большой кривизны желудка. Затем привратник зашивается несаморассасывающим швом, накладывается гастроеюностомия, и петля тощего кишечника подшивается к большой кривизне. В результате операции образуется концевой свищ, который легко поддается лечению. После дивертикулизации пациент может начать пероральное питание на 14-й день, а открытие привратника произойдет в течение 6—12 недель.
При перфорации дуоденальной кишки наблюдается обширное повреждение окружающих тканей, что часто происходит при огнестрельных ранениях. В условиях гемодинамической нестабильности требуется хирургическая санация, механический шов, дренирование и пластика.
При травме нисходящего участка, находящегося дальше его ампулы, лечение включает пересечение органа с выполнением петлевой дуоденоеюностомии через брыжейку от поперечно-ободочного отдела кишечника.
При повреждении нижней горизонтальной и восходящей частей кишки восстановление затрудняется короткой брыжейкой, что усложняет мобилизацию и увеличивает риск ишемии. В таких случаях выполняются резекция и дуоденоеюностомия справа от брыжеечных сосудов.
При повреждениях IV и V степени наблюдаются значительные разрывы с деваскуляризацией нисходящего участка кишки и отрывом дистальной части желчного протока или ампулы. Для оперативного вмешательства применяется метод гемостаза с обработкой и постадийной пластикой.
Оперативные меры
Мероприятия предоперационного этапа включают:
- освобождение дуоденального отдела от содержимого;
- стабилизацию артериального давления, если обнаружена гиповолемия;
- строжайшую диету.
Линия разреза располагается в верхней трети брюшины. По расположению пищевых масс в брюшине определяется место сквозной раны, согласно которому подбирается хирургическая техника. При перфорации в забрюшинную клетчатку просматривается степень ее пропитанности желчью и кровью для подбора тактики. Существуют две большие группы:
- органосохраняющая — с ушиванием сквозной раны;
- радикальная — с резекцией органа с удалением язвы, пилоропластикой, ваготомией.
Выбор техники зависит от нескольких факторов:
- времени течения заболевания;
- характеристик, этиологии, локализации язвы;
- симптоматики и распространенности перитонита;
- возрастной категории пациента, наличия фоновых болезней.
Ушивание
Метод простого ушивания применяется в следующих случаях:
- если пациент пожилого возраста имеет высокий риск возникновения послеоперационных осложнений;
- при наличии сопутствующих заболеваний;
- если пациент молод и у него нет истории язвенной болезни;
- если прошло менее шести часов с момента начала заболевания.
При ушивании прободной язвы желудка используется двухрядный шов.
Брюшная полость вскрывается вертикальным разрезом, после чего удаляется содержимое желудка, вылившееся за его пределы. Место прободения тщательно осматривается, и накладываются два ряда серозно-мышечного шва с использованием саморассасывающихся нитей. Швы не накладываются на поврежденные участки, а захватывают только здоровую ткань.
В процессе простого ушивания перфорации язвы применяется лапароскопический метод. Обязательно осуществляется постоянная аспирация желудка и брюшной полости с помощью зонда.
Обязательные условия для проведения операции:
- с момента перфорации прошло менее 8 часов;
- размер отверстия составляет менее одного сантиметра;
- отсутствуют осложнения и кровотечения;
- хирург обладает высокой квалификацией;
- имеется необходимое оборудование.
Лапароскопический метод имеет множество преимуществ:
- снижение послеоперационных болей;
- сокращение периода реабилитации;
- меньшее количество повреждений и швов.
Резекция перфорированной язвы желудка
Данный метод применяют при хронической язве, множественных отверстиях, кровотечении и пилородуоденальном стенозе. Операция возможна при высокой квалификации хирурга и отсутствии разлитого фибринозно-гнойного перитонита. Обязательными условиями являются: возраст пациента меньше 60 лет, промежуток времени от прободения менее 6 часов.
Иссечение прободной язвы
Данный метод используется в случаях обширных кровоточащих участков, каллезных язв (долго не заживающих с четкими границами), а также при тяжелом состоянии пациента перед проведением ушивания. Также он становится необходимым при подозрении на наличие опухоли или риск ее перерождения (малигнизации). Вероятность этого риска оценивается путем взятия образцов язвенной ткани для дальнейшего исследования. В случаях значительных отверстий может потребоваться удаление части желудка, что может привести к установлению группы инвалидности.
Ушивание с применением ваготомии
Ваготомия – это рассечение ствола или блуждающего нерва. Смысл операции в понижении кислотности для ускорения заживления швов. Ваготомия может быть селективной, стволовой и проксимальной селективной. Наиболее безопасной является последняя по причине иссечения только ветви нерва, ответственного за выделение секрета. Если не проводить ваготомию, в послеоперационном периоде необходимо длительное медикаментозное лечение для снижения кислотности.
Ваготомию проводят механическим или химическим способом.
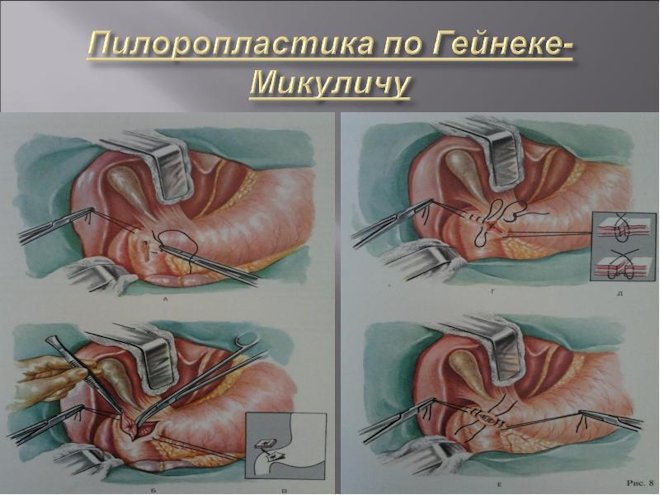
Применение пилоропастики
Эта процедура используется для расширения входа в двенадцатиперстную кишку в случае прободения в нижней части желудка. Данный метод необходим для обеспечения проходимости привратника. В качестве обязательного дополнительного вмешательства проводится ваготомия.
Послеоперационный уход
В послеоперационном периоде пациенту в индивидуальном порядке подбирается специальное щадящее питание. Диета после операции при язве двенадцатиперстной кишки должна быть строгой и щадящей.
Питание должно быть дробным. Во избежание чрезмерной нагрузки необходимо принимать пищу через каждые 3 часа небольшими порциями. Диета после язвы двенадцатиперстной кишки включает в себя отварные или запечённые блюда.
Каждый диетический продукт необходимо измельчать с помощью блендера. Соли в пище должно быть минимальное количество. Диета после прободной язвы двенадцатиперстной кишки должна содержать такие продукты, которые не станут раздражать слизистую желудка и кишечника.
Противопоказаны слишком горячие или холодные блюда, алкоголь, газированные напитки, наваристые бульоны, грубая растительная клетчатка.
Консервативные меры
Применяется в случаях, когда хирургическое вмешательство невозможно. Метод Тейлора включает в себя следующие мероприятия:
- установку трансназального зонда для обеспечения парентерального питания;
- использование холода на область живота;
- интенсивную инфузионную терапию для стабилизации кислотно-щелочного баланса;
- проведение дезинтоксикационных процедур;
- курс комбинированной антибиотикотерапии, который длится не менее недели;
- регулярный рентгенологический мониторинг для выявления возможной перфорации двенадцатиперстной кишки.
Кроме того, наряду с медикаментозным лечением, рекомендуется строгая диета.
Натуральная медицина
- Фитотерапия
Медикаментозное лечение
На сегодняшний день язвенная болезнь двенадцатиперстной кишки поддается лечению с помощью нескольких групп медикаментов.
Лекарства, понижающие выработку желудочного сока
Ведущие позиции в этой группе у блокаторов протонной помпы, которые замедляют секрецию соляной кислоты:
- Средства на базе омепразола — омез, гастрозол, биопразол, демепразол, ломак, зероцид, крисмел, золсер, омегаст, лосек, омезол, омитокс, омепар, желкизол, пептикум, омипикс, промез, пептикум, рисек, ортанол, ромсек, сопрал, ультоп, хелицид, цисагаст, хелол.
- Лекарства на основе пантопразола — контролок, санпраз, нольпаза, пептазол.
- Препараты лансопразола — геликол, ланзап, лансофед, ланзотоп, эпикур,ланцид.
- На базе рабепразола — зульбекс, золиспан, париет, онтайм, хайрабезол, рабелок.
- Эзомепразол — нексиум.
Блокаторами Н2-гистаминовых рецепторов практически перестали лечить язвенную болезнь, так как они вызывают синдром отмены (при резком прекращении приема симптомы болезни возвращаются).
- Это ранитидин (гистак, раннисан), фамотидин (квамател, ульфамид, гастрсидин), циметидин (беломет).
Селективные блокаторы М-холинорецепторов (гастроцепин, пиренципин) понижают выработку пепсина и соляной кислоты. Используются в качестве вспомогательных лекарств при выраженных болях. Могут вызывать сердцебиения и сухость во рту.
Средства, повышающие защитные свойства слизистой оболочки
- Сукральфат (торговое название Вентер) создает защитный слой на поверхности язвы.
- Натрия карбеноксолон (известный как Вентроксол, Биогастрон, Кавед-С) способствует более быстрому восстановлению эпителия слизистой оболочки.
- Коллоидный субцитрат висмута (препарат Де-Нол) формирует пленку на язве.
- Синтетические простагландины (например, Энпростил) активизируют выработку слизи и способствуют регенерации клеток.
Прочие препараты
- Лекарства, успокаивающие центральную нервную систему. Транквилизаторы (седуксен, элениум, тазепам), антидепрессанты (амитриптилин), седатики (тенотен, препараты валерианы см. успокоительные средства).
- Блокаторы центральных рецепторов дофамина (метоклопрамид, реглан, церукал) нормализуют двигательную активность кишки.
Курс лечения язвы может занимать от двух до шести недель, в зависимости от размеров дефекта, общего состояния организма.
Следует отметить, что назначать лечение язвы двенадцатиперстной кишки, подбирать препараты и схемы их приема должен грамотный врач, который сможет контролировать процесс лечения и оценить его результаты.
Диета
Все пациенты с язвенной болезнью должны строго следить за своим питанием, соблюдать диету, по возможности избегать стрессовых ситуаций, а также отказаться от алкоголя и курения.
Питание для людей с язвенной болезнью должно быть тщательно подготовленным: еда должна быть мелко нарезанной (не грубой), теплой (не горячей и не холодной), без соли, жира и острых приправ. Рекомендуется принимать пищу около пяти раз в день небольшими порциями, при этом общая калорийность рациона должна составлять примерно 2000 ккал. Блюда лучше готовить на пару или варить.
В качестве напитков полезно использовать минеральные воды с гидрокарбонатами и успокаивающие чаи, такие как Боржоми, Ессентуки №4, а также чаи из мяты или мелиссы.
Продукты и блюда, которые разрешены при язвенной болезни:
- Сухарики и подсушенный хлеб;
- Овощи и фрукты, как свежие, так и вареные (например, свекла, картофель, морковь, кабачки);
- Молочные продукты (молоко, нежирный творог, легкая сметана, кефир);
- Нежирная рыба и блюда из нее (судак, окунь и другие);
- Нежирные сорта мяса (кролик, курица, телятина);
- Разнообразные каши (гречневая, овсяная, рисовая и другие);
- Блюда, приготовленные на растительных маслах (оливковом, облепиховом и других);
- Легкие овощные супы;
При язвенной болезни следует избегать употребления:
- Различных консервов;
- Жирных сортов мяса и рыбы (например, свинины);
- Жареных блюд;
- Соленой пищи;
- Острых блюд;
- Фруктов, повышающих кислотность в желудке (цитрусовые, помидоры и другие);
- Копченостей;
- Квашеных продуктов (квашеная капуста, помидоры, огурцы);
- Ржаного хлеба и изделий из сдобного теста.
Возможные осложнения и последствия
При несвоевременном обращении за медицинской помощью могут развиться тяжелые гнойные осложнения прободной язвы, в том числе генерализованный сепсис. Подобные состояния несут угрозу жизни.
Послеоперационными осложнениями прободной язвы могут стать:
- бронхопневмония;
- перитонит;
- несостоятельность швов с повторным выходом кишечного содержимого в полость брюшины;
- желудочно-кишечные кровотечения;
- нарушение эвакуаторной функции желудка.
Более других подвержены риску развития послеоперационных осложнений прободной язвы пациенты с иммунодефицитом и лица преклонного возраста.
Прогноз
Прободная язва представляет собой опасное для жизни состояние, которое в около 8% случаев приводит к летальному исходу, даже если диагностика и хирургическое вмешательство были проведены вовремя. Рецидивы наблюдаются менее чем в 2% случаев. Если хирургическая операция осуществляется через 12 часов после начала заболевания или позже, риск послеоперационной летальности возрастает до 20–40%. Лечение прободной язвы на этапе разлитого перитонита зачастую оказывается запоздалым и не приносит ожидаемого результата.
Профилактика
В целях профилактики образования прободной язвы показаны своевременная диагностика и лечение язвенной болезни желудка и двенадцатиперстной кишки. Мерой неспецифической профилактики является поддержание на должном уровне защитных сил организма путем рационального питания, отказа от вредных привычек, соблюдения оптимального режима сна и отдыха и т. п.
Видео с YouTube по теме статьи:
Роль психосоматики в развитии язвы
Психосоматика играет значительную роль в развитии прободной язвы двенадцатиперстной кишки, так как эмоциональное состояние человека может оказывать влияние на функционирование органов пищеварительной системы. Стресс, тревога и депрессия могут способствовать возникновению язвенных заболеваний, включая язвы двенадцатиперстной кишки. Исследования показывают, что психоэмоциональные факторы могут активировать процессы, приводящие к повышенной секреции желудочной кислоты и нарушению защитных механизмов слизистой оболочки кишечника.
Одним из ключевых аспектов является то, что стресс может вызывать спазмы в желудочно-кишечном тракте, что, в свою очередь, может привести к нарушению кровообращения в области слизистой оболочки. Это создает условия для развития язвы, так как недостаток кровоснабжения препятствует нормальному восстановлению тканей. Кроме того, в состоянии стресса люди часто прибегают к неправильному питанию, злоупотребляют алкоголем и курением, что также увеличивает риск возникновения язв.
Важно отметить, что психосоматические расстройства могут проявляться не только в виде язвы, но и в других заболеваниях желудочно-кишечного тракта, таких как гастрит и синдром раздраженного кишечника. Поэтому при лечении прободной язвы необходимо учитывать не только физические, но и психологические аспекты. Психотерапия, методы релаксации и управление стрессом могут стать важными компонентами комплексного подхода к лечению язвы.
В заключение, можно сказать, что психосоматика является важным фактором, который следует учитывать при диагностике и лечении прободной язвы двенадцатиперстной кишки. Понимание взаимосвязи между психоэмоциональным состоянием и физическим здоровьем может помочь в разработке более эффективных стратегий лечения и профилактики данного заболевания.
Вопрос-ответ
Какие основные симптомы прободной язвы двенадцатиперстной кишки?
Основные симптомы прободной язвы включают резкую и сильную боль в верхней части живота, которая может иррадиировать в спину или плечо. Также могут наблюдаться симптомы, такие как тошнота, рвота, потеря аппетита и общее ухудшение состояния. В некоторых случаях может возникнуть шок, проявляющийся слабостью, потливостью и учащенным сердцебиением.
Как проводится диагностика прободной язвы?
Диагностика прободной язвы обычно начинается с физикального осмотра и сбора анамнеза. Врач может назначить лабораторные анализы, такие как общий анализ крови, а также визуализирующие исследования, включая рентгенографию или компьютерную томографию, чтобы подтвердить наличие перфорации и оценить состояние органов брюшной полости.
Каковы основные методы лечения прободной язвы?
Лечение прободной язвы двенадцатиперстной кишки обычно требует хирургического вмешательства для закрытия перфорации и предотвращения осложнений. В некоторых случаях может быть выполнена резекция пораженной части кишки. После операции пациентам назначаются препараты для снижения кислотности желудка и антибиотики для предотвращения инфекций. Важно также соблюдать диету и избегать факторов, способствующих язвообразованию.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям желудочно-кишечного тракта. Это поможет выявить проблемы на ранней стадии и предотвратить развитие язвы.
СОВЕТ №2
Обратите внимание на свое питание. Избегайте острого, жирного и кислого, а также ограничьте потребление кофе и алкоголя. Сбалансированная диета может помочь снизить риск возникновения язвы.
СОВЕТ №3
Управляйте стрессом с помощью релаксационных техник, таких как медитация, йога или глубокое дыхание. Стресс может усугубить симптомы язвы и замедлить процесс заживления.
СОВЕТ №4
Если вы заметили симптомы, такие как сильная боль в животе, тошнота или рвота с кровью, немедленно обратитесь к врачу. Раннее обращение за медицинской помощью может спасти жизнь и предотвратить серьезные осложнения.