Варикоцеле — заболевание, связанное с расширением вен семенного канатика, которое может вызывать осложнения, включая бесплодие и боль. Хирургическое лечение варикоцеле — один из эффективных способов решения этой проблемы. В статье рассмотрим основные методы операций, их преимущества и недостатки, а также процесс восстановления после вмешательства. Понимание этих аспектов поможет пациентам подготовиться к лечению и улучшить качество жизни.
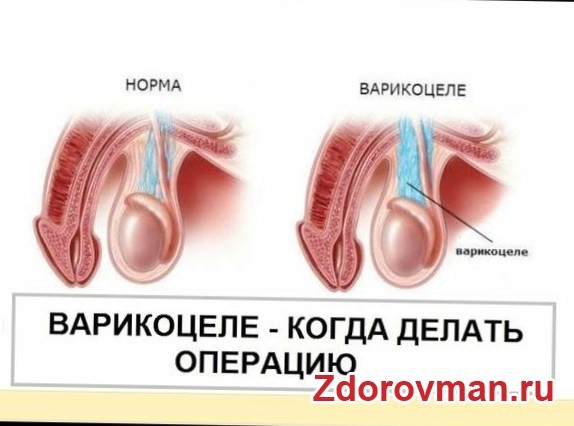
Когда операция необходима
Операция по лечению варикоцеле может быть рекомендована мужчинам любого возраста с целью сохранения фертильности. Она проводится в следующих случаях:
- низкие показатели спермограммы;
- уменьшение размера яичка;
- изменения в размерах яичка;
- наличие болей в области паха.
При наличии этих симптомов единственным решением становится хирургическое вмешательство, в ходе которого врачу предстоит перевязать вены, расположенные рядом с семенным канатиком, чтобы перенаправить кровоток. Существует множество методов операций по лечению варикоцеле, и каждый из них имеет свои особенности. Перед процедурой пациенту вводят анестезию, а сама операция занимает примерно час.
Хирургическое вмешательство при варикоцеле считается одним из самых эффективных способов борьбы с данным заболеванием. Специалисты отмечают, что такие методы, как открытая хирургия, лапароскопия и эндоваскулярная хирургия, не только устраняют варикозное расширение вен, но и значительно улучшают качество жизни пациентов. Врачи подчеркивают, что выбор метода зависит от индивидуальных характеристик пациента и стадии заболевания.
После операции восстановление, как правило, проходит без осложнений. Врачи советуют соблюдать режим покоя и избегать физических нагрузок в первые недели после вмешательства. Также важно следить за своим состоянием и регулярно посещать врача для контроля процесса восстановления. В целом, хирургическое лечение варикоцеле демонстрирует высокую эффективность и низкий уровень рецидивов, что делает его предпочтительным выбором для многих пациентов.
Эксперты в области урологии подчеркивают важность хирургического лечения варикоцеле, особенно в случаях, когда заболевание вызывает болевые ощущения или влияет на фертильность. Существует несколько методов оперативного вмешательства, включая открытые операции и эндоваскулярные техники. Каждая из них имеет свои преимущества и недостатки, и выбор метода зависит от индивидуальных особенностей пациента.
После операции восстановление обычно проходит быстро, однако важно соблюдать рекомендации врача. В первые дни после вмешательства рекомендуется избегать физических нагрузок и следить за состоянием. Большинство пациентов возвращаются к обычной жизни в течение одной-двух недель. Эксперты отмечают, что успешное хирургическое лечение варикоцеле может значительно улучшить качество жизни и повысить шансы на зачатие, что делает данную процедуру актуальной для многих мужчин.

Организационные моменты
За 10 дней до хирургического вмешательства начинается подготовка к операции варикоцеле, предполагаемая проведение следующих исследований:
- общее обследование мочи;
- ЭКГ;
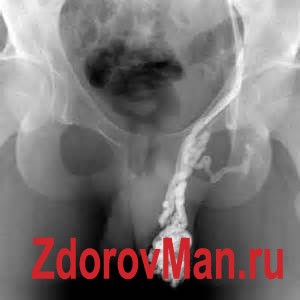
- по необходимости рекомендуют обязательно сделать УЗИ мошонки или же контрастное УЗИ по методу Допплера, в ходе которого получают полную картину ситуации;
- исследование крови, в частности на резус-фактор, содержание сахара, свертываемость, общие показатели;
- рентген легких;
- проведение анализов на предмет СПИДа, гепатита С и В
В день операции нужно полностью отказаться от питья и еды, принимают душ и тщательно бреют паховую область. В случае приема лекарственных средств при заболеваниях хронического типа (диабет, гипертония, бронхит и пр.) медикаментозная терапия согласовывается с врачом.
| Тип операции | Описание | Особенности восстановления |
|---|---|---|
| Открытая варикоцелэктомия (по Иваниссевичу/Паломо) | Перевязка и пересечение расширенных вен семенного канатика через небольшой разрез в паховой области. | Длительность госпитализации 1-3 дня. Болевой синдром умеренный, купируется анальгетиками. Ограничение физической активности 2-4 недели. Полное восстановление до 1-2 месяцев. |
| Лапароскопическая варикоцелэктомия | Перевязка и пересечение вен через несколько небольших проколов в брюшной стенке с использованием эндоскопического оборудования. | Длительность госпитализации 1-2 дня. Менее выраженный болевой синдром. Более быстрое восстановление: легкие нагрузки через 1-2 недели, полное восстановление через 3-4 недели. |
| Микрохирургическая варикоцелэктомия (по Мармару) | Перевязка и пересечение вен под микроскопом через небольшой разрез в паховой или подпаховой области. Позволяет максимально сохранить артерии и лимфатические сосуды. | Длительность госпитализации 1 день (часто амбулаторно). Минимальный болевой синдром. Самый низкий риск осложнений (гидроцеле, атрофия яичка). Быстрое восстановление: легкие нагрузки через 1 неделю, полное восстановление через 2-3 недели. |
| Эндоваскулярная эмболизация варикоцеле | Введение специального вещества (склерозанта или спиралей) в расширенные вены через катетер, введенный в бедренную вену, для их закупорки. | Амбулаторная процедура. Минимальный болевой синдром. Практически нет ограничений по физической активности после процедуры. Полное восстановление в течение нескольких дней. |
Интересные факты
Вот несколько интересных фактов о хирургическом лечении варикоцеле и процессе восстановления:
-
Разнообразие методов: Существует несколько хирургических методов лечения варикоцеле, включая открытые операции, лапароскопические и эндоваскулярные процедуры. Лапароскопические операции менее инвазивны и позволяют сократить время восстановления, что делает их популярным выбором среди пациентов.
-
Восстановление и фертильность: Исследования показывают, что успешное хирургическое лечение варикоцеле может значительно улучшить показатели фертильности у мужчин. В некоторых случаях после операции наблюдается увеличение количества и подвижности сперматозоидов, что может повысить шансы на зачатие.
-
Минимизация болевого синдрома: Современные методы анестезии и обезболивания, используемые во время операций по удалению варикоцеле, позволяют значительно снизить уровень боли и дискомфорта в послеоперационный период. Многие пациенты могут вернуться к обычной деятельности уже через несколько дней после вмешательства.

Как делают операцию на варикоцеле
Существует множество методов хирургического лечения, включая лапароскопию, традиционные операции, вмешательства по Иваниссевичу, микрохирургические техники и современные инновационные подходы.
Мнения о хирургическом лечении варикоцеле разнообразны, однако большинство пациентов делятся положительным опытом. Многие из них отмечают значительное облегчение симптомов после операции, таких как боль и дискомфорт в области мошонки. Обычно процедуры выполняются с применением минимально инвазивных технологий, что способствует сокращению времени реабилитации. Пациенты сообщают, что уже через несколько дней могут вернуться к обычной жизни, хотя полное восстановление может занять несколько недель. Некоторые выражают беспокойство по поводу возможных осложнений, но большинство считает, что риски оправданы, особенно с учетом улучшения качества жизни и повышения фертильности. В целом, положительные отзывы о хирургическом лечении варикоцеле преобладают, и многие пациенты рекомендуют эту процедуру тем, кто сталкивается с аналогичными проблемами.
Операция Паломо
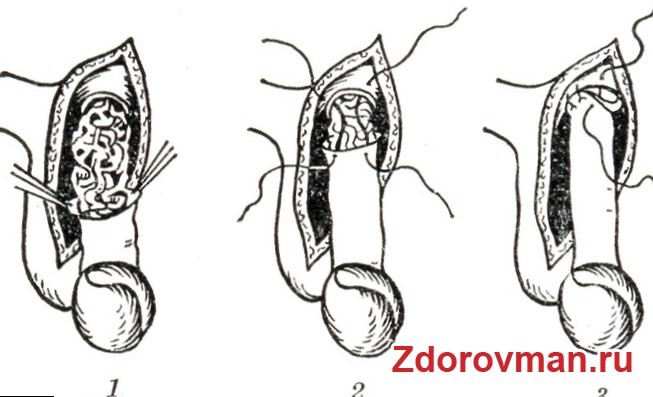
Операция по поводу варикоцеле, выполняемая методом Паломо, подразумевает разрез пораженной варикозом яичковой вены. Осуществляется он над паховым каналом. Хирург сразу же получает доступ к яичковой вене, перевязывает ее и удаляет. Такой подход позволят снизить риск травмирования нервно-сосудистого пучка. Оперировать можно как под местным, так и под общим наркозом. После операции и накладывания швов на ране фиксируют стерильную повязку. Домой мужчина может уйти уже на следующий день, а швы снимаются на 8-9 сутки.

Варикоцеле: операция Иваниссевича
Наиболее распространённым способом лечения варикоцеле у мужчин является операция по методу Иваниссевича.
- Суть процедуры заключается в перевязке устья яичковой вены.
- Доступ к венозному сплетению осуществляется через паховую область с помощью продольно-косого разреза.
- Сначала перевязывается устье яичковой вены, а затем оно перерезается.
- После завершения операции рану зашивают, аккуратно соединяя все слои, и накладывают кожные швы.
Перед проведением хирургического вмешательства обычно применяется местная анестезия. В некоторых случаях возможно использование общего наркоза. Однако важно учитывать, что операция по Иваниссевичу может иметь последствия, такие как повреждение бедренной артерии и других структур, находящихся в нервно-сосудистом пучке пахового канала.
Варикоцеле: эндоскопическая операция
Данный метод избавления от проблемы лучше, чем предыдущий, поскольку он щадящий (не проводятся разрезы в паху). В этом случае используются все принципы лапароскопии.
При варикоцеле лапароскопическая операция предусматривает выполнение в брюшной полости 3 небольших разрезов (1 см), через которые вводят эндоскоп или лапароскоп с камерой и миниатюрными инструментами. Двигая инструмент во время операции, попадают в устье яичковой вены, где с помощью титановой скрепки выполняют клипирование и последующее разрезание вены.
Согласно отзывам врачей, такая технология хороша своим минимальным повреждением тканей, быстрым заживлением рубцов и восстановлением организма.
Недостатком лапароскопии является невозможность использования местного наркоза, поскольку задействована брюшная полость. В случае поражения обеих яичковых вен (возникновение варикоцеле слева и справа), лапароскопическая операция при варикоцеле – самый оптимальный вариант.
Как проходит операция по методу эндоваскулярной эмболизации
Эта процедура осуществляется под визуальным контролем.
- Сначала через бедренную вену вводится внутрисосудистый эндоскоп диаметром 2 мм, который продвигается до яичковой вены.
- Затем в процессе операции по лечению варикоцеле вена исследуется с применением рентгеноконтрастного вещества.
- После этого в расширенную часть вены вводится склерозант – специальное вещество, которое способствует «склеиванию» (эмболизации) сосудистых просветов.
- Данный метод лечения выполняется без наркоза, является малоинвазивным, занимает меньше времени, практически не вызывает осложнений и рецидивов, а также хорошо переносится пациентами.
Операция Мармара
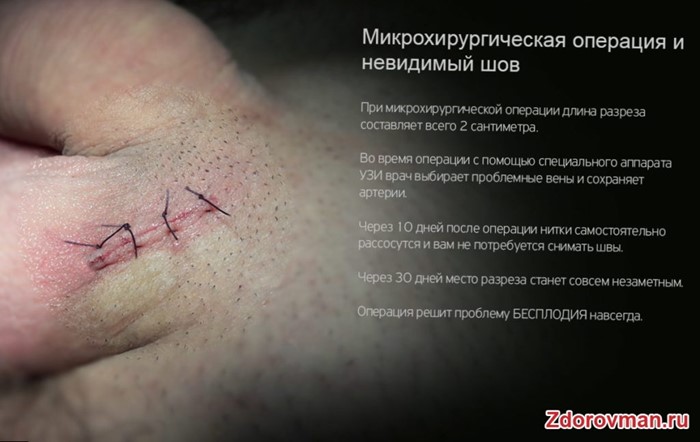
Микрохирургическая операция варикоцеле по методу Мармара также основывается на перевязке яичковой вены. Разрез выполняют по внешнему краю пахового канала в зоне, расположенной ниже уровня ношения белья. Именно там и размещается под кожным покровом яичковая вена. Длина разреза максимум 2 см. Достоинство метода – практически полное отсутствие рецидивов и осложнений в послеоперационный период.
Лечение с помощью лазера
Лазерная операция по лечению варикоцеле представляет собой современный и менее инвазивный подход, который осуществляется без необходимости разрезов в области паха.
- Процедура осуществляется с применением внутрисосудистого эндоскопа.
- Благодаря миниатюрной камере врач может быстро обнаружить пораженный сосуд, который затем коагулируется под воздействием лазерного луча, исключая его из общего кровообращения.
- При лечении варикоцеле данная методика может проводиться без использования наркоза.
Когда операция невозможна
Несмотря на хорошую переносимость операции, имеются и противопоказания, которые не допускают лечение хирургическим путем. Так, склеротизирование не проводят при:
- Увеличенном давлении в венах, расположенных вблизи зоны заболевания.
- Анастомах большого размера, что чревато попаданием склерозанта в здоровые артерии и вены.
- Ситуациях, когда нельзя ввести зонд в вены из-за их структуры
Нельзя делать операцию открытого вида в случае:
- Активных воспалительных процессов.
- Заболеваний в стадии декомпенсации, когда устранение дисфункции органа невозможно без лечения (например, при циррозе печени, диабете).
Эндоскопическая операция по поводу варикоцеле не назначается при вышеуказанных причинах, а также при перенесении клиентом в прошлом хирургического вмешательства на брюшной полости. В данном случае нарушается клиника и повышается риск ошибок врача.
Восстановление
Многих мужчин волнует вопрос о том, сколько времени потребуется для восстановления. Этот процесс зависит от индивидуальных особенностей организма. Полное восстановление может занять до двух недель. Для восстановления сперматогенеза после операции врач может рекомендовать:
- БАДы, содержащие цинк и селен;
- мази с антибиотиками;
- витаминные комплексы;
- гормональные препараты;
- а также обезболивающие средства.
В первые два дня после операции важно следовать следующим рекомендациям:
- минимизировать физическую активность и уделять больше времени отдыху;
- избегать намокания раны (при возникновении болей можно использовать лед);
- обязательно носить бандаж (он способствует поддержанию яичек).
В течение первых двух недель строго запрещено:
Осложнения
Операция по поводу варикоцеле может сопровождаться следующими осложнениями:
- Боль невралгического типа, возникающая из-за травмирования нервных окончаний.
- Рецидив (повторно возникшее заболевание).
- Водянка яичка как результат травмирования лимфатических сосудов.
- Тромбоз глубоких вен из-за гематомы в зоне прокола или введения контраста.
- Воспалительные процессы.
- Лимфатический отек – еще одно последствие операции по причине травмирования лимфатических сосудов.
- Уменьшение размера яичка. Вызвано затрагиванием семенной артерии.
- Повреждение мочеточника или кишечника из-за неопытности врача.
Варикоцеле – опасное заболевание, приводящее к серьезным последствиям, таким, как рак, бесплодие, импотенция. Самолечение только усугубит положение. Поэтому при первых симптомах тяжести или болевых ощущениях в яичках, сексуальной дисфункции, вздутых венах следует немедленно обратиться к врачу за консультацией.
Диагностика варикоцеле
Ощупывание мошонки
Это важная процедура, позволяющая оценить выраженность варикоцеле. Ультразвуковое исследование (УЗИ) всегда проводится в сочетании с доплерографией, которая помогает определить качество кровоснабжения почечных сосудов (артерий и вен) и яичковой вены.
Исследование выполняется в двух положениях пациента: стоя (ортостаз) и лежа (клиностаз), с измерением градиента кровотока в этих позициях.
Во время УЗИ обязательно проводится проба Вальсальвы:
- При вертикальном положении тела наблюдается увеличение (варикозное расширение) яичковой вены.
- В положении лежа вена уменьшается в размерах.
Диаметр яичковой вены не должен превышать 2 миллиметров (норма). Скорость венозного кровотока не должна превышать 10 сантиметров в секунду (норма). Отсутствие венозного рефлюкса также считается нормой.
При варикоцеле первой степени диаметр яичковой вены увеличивается на 2 миллиметра по сравнению с нормой, и фиксируется положительный рефлюкс (до 3 секунд). Явно выраженный рефлюкс указывает на более тяжелую стадию заболевания. УЗИ также помогает определить гемодинамический вариант варикоцеле и выявить почечную венозную гипертензию, если она присутствует.
- Общий анализ мочи до и после физической нагрузки (маршевая проба). Положительная маршевая проба, проявляющаяся в виде небольшого количества эритроцитов в моче (микрогематурия) и наличия белка (протеинурия), свидетельствует о почечной венозной гипертензии.
- Рентгенологические методы.
К рентгенологическим методам относятся: - Антеградная флеботестикулография или ретроградная почечная флебография – эти исследования проводятся после введения контрастного вещества в вены мошонки.
- Исследование гормонального профиля – включает определение уровня тестостерона, эстрадиола, пролактина, ФСГ (фолликулостимулирующего гормона) и ЛГ (лютеинизирующего гормона).
- Семинологическое исследование (анализ семени) – у большинства пациентов выявляется патоспермия, характеризующаяся снижением числа подвижных сперматозоидов и увеличением количества патологических форм различной степени.
Лечение варикоцеле
Не медикаментозное лечение: Консервативное лечение варикоцеле не эффективно.
Медикаментозное лечение: Медикаментозное лечение назначают лишь после операции для стимуляции сперматогенеза. Чаще всего назначают комплекс витаминов, биологически активные добавки к пище (содержащие селен и цинк). Иногда назначают гормональные препараты (андрогены, хорионический гонадотропин), их применяют под строгим лабораторным контролем.
Подготовка к хирургическому лечению: предполагает сдачу анализов перед операцией (для исключения декомпенсации, какого либо органа или системы органов). Необходимо выполнение следующих анализов:
- Общий анализ крови (для определения состояния кроветворения)
- Группа крови и Rh- фактор (для переливания крови в случае необходимости)
- Общий анализ мочи (для проверки функции почек)
- Биохимический анализ крови (глюкоза, креатинин, мочевина)
- ЭКГ (электрокардиограмма) – для определения работы сердца
- Рентгенография грудной клетки (для исключения патологии легких)
Оперативное лечение
На данный момент существует более 120 видов оперативного лечения по поводу варикоцеле.
Все операции можно разделить на две группы:
- I группа – операции при которых сохраняется сообщение с почечной артерией.
- II группа – операции при которых прерывается сообщение с почечной артерией
В настоящее время успешно и широко применяются микрохирургические техники в лечении варикоцеле. Это позволило снизить количество рецидивов (повторов) заболевания, а также значительно уменьшить риск развития осложнений после оперативного вмешательства.
Классические операции на варикоцеле
Одна из самых распространенных операций – по Иваниссевичу. Она заключается в перевязке и дальнейшей резекции левой яичковой вены. Это приводит к устранению рефлюкса из почечной вены в гроздевидное сплетение. Но при данной операции возможен риск развития ренокавального анастомоза из-за затруднения оттока венозной крови из почки.
Показания к операции по Ивсаниссевичу
Противопоказания к операции по Иваниссевичу
Операцию проводят под общим наркозом (пациента вводят в наркоз). Вводят троакар рядом с пупком, осматривают брюшную полость. Затем находят вены яичка, осторожно отделяют артерию и лимфатические сосуды от вен. Потом вены клипируют (накладывание специальных клипс) и операция завершается.
Эндоваскулярное флебосклерозирование
Метод заключается в закупоривании вены яичка различными веществами или специальными приспособлениями.
Показания к применению эдоваскулярного флебосклерозирования
Преимущества эндоваскулярного флебоскерозирования
Противопоказания для эндоваскулярного флебосклерозирования
Рено-тестикулярном тип варикоцеле
Операция производится под местной анестезией (пациент в сознании)
Крупные по размеру рено-тестикулярные коллатерали, что может привести к попаданию препарата в системный кровоток
Отсутствие стеноза почечной вены
Срок пребывания в больнице снижается до 2 дней
Почечная венозная гипертензия
Отсутствие венозной гипертензии
Отсутствие как такового оперативного вмешательства (при данном методе нет разрезов)
Рассыпной тип вен
Данный метод позволяет избежать такого осложнения как гидроцеле
Возможность повторной окклюзии вены в случае рецидива заболевания
Эндоваскулярная облитерация (окклюзия) яичковой вены проводится как у взрослых, так и у детей. Для окклюзии применяют различные вещества:
- Спиральные эмболы
- Тканевой клей
- Проволочные зонтикообразные устройства
- Различные баллоны
- Препараты вызывающие склерозирование вены
Данный метод состоит в катетеризации бедренной вены, затем зонд проводят до яичковой вены и вводят тромбирующий препарат, производят проверку закупорки вены и операция заканчивается.
Возможные осложнения после операции
Осложнения, возникающие после традиционных операций.
Гидроцеле (водянка яичка) – это осложнение, при котором в оболочках мошонки накапливается жидкость. Обычно гидроцеле развивается из-за нарушенного оттока лимфатической жидкости, что может произойти в результате перевязки лимфатических сосудов вместе с яичковой веной во время хирургического вмешательства.
Лечение данного осложнения чаще всего осуществляется либо путем пункции пораженной области с откачкой жидкости, либо с помощью хирургического вмешательства, направленного на восстановление лимфатического оттока.
Атрофия яичка. Это редкое, но серьезное осложнение проявляется в уменьшении размеров яичка и значительном снижении его функциональности. Согласно статистике, атрофия яичка развивается у одного из тысячи пациентов, перенесших операцию по поводу варикоцеле.
Послеоперационная боль может возникать из-за переполнения придатка яичка кровью, что приводит к растяжению его капсулы. Однако чаще всего после операции наблюдается снижение болевой чувствительности у пациентов.
Осложнения, возникающие после лапароскопического клипирования яичковой вены.
Такие осложнения случаются крайне редко. Наиболее распространенным является легкий дискомфорт в области живота после операции, который обусловлен пневмоперитонеумом (заполнением брюшной полости воздухом). Это делается во время эндоскопической операции для улучшения визуализации органов. Со временем воздух рассасывается, и дискомфорт проходит.
Осложнения, возникающие при эмболизации яичковой вены:
- Аллергические реакции на контрастное вещество. Их можно предотвратить, введя десенсибилизирующие препараты перед операцией.
- Тромбофлебит вен гроздевидного сплетения. Для его предотвращения применяются меры по профилактике тромбозов.
- Перфорация стенок сосудов.
Какие бывают виды операций по удалению варикоцеле?
Операция по удалению варикоцеле показана при варикозном расширении вен семенного канатика, так как это является самой главной причиной бесплодия у мужчин. Поэтому хирургическое лечение необходимо проводить уже в самом начале формирования опухоли яичка.
Показания к хирургическому лечению
В результате варикозного расширения вен нарушается нормальное кровоснабжение тканей яичка, что также затрудняет терморегуляцию. Это приводит к снижению количества сперматозоидов и ухудшению их подвижности. Чаще всего наблюдается поражение левой стороны, хотя иногда встречается и двусторонняя форма заболевания.
Варикоцеле может быть как врожденным, так и приобретенным, и обычно проявляется в раннем возрасте, однако в детстве симптомы могут отсутствовать. Первые клинические проявления начинают появляться в подростковом возрасте.
Хирургическое вмешательство по удалению варикоцеле необходимо при наличии следующих симптомов у подростков или взрослых мужчин: течение болезни у подростков может быть бессимптомным, поэтому показанием к операции могут служить результаты пробы Вальсальвы, ультразвукового исследования или пальпации лозовидного сплетения. Эффективность лечения зависит от стадии заболевания и выбранного метода. При необходимости может быть назначена биопсия яичка.
- болевые ощущения в области паха;
- дискомфорт;
- отечность;
- увеличение яичка.
Методика хирургического вмешательства определяется в зависимости от размеров яичка и возраста пациента. Перед началом лечения важно тщательно подготовиться к операции на яичке при варикоцеле, чтобы минимизировать риск серьезных осложнений и негативных последствий.
Рекомендация: чем раньше будет диагностировано заболевание, тем быстрее начнется лечение, что поможет снизить вероятность серьезных осложнений. Поэтому при первых признаках или возникновении беспокойства стоит обратиться к врачу.
Подготовка к операции
Подготовка к оперативному вмешательству начинается с лабораторного обследования пациента. Она нужна для исключения определенных заболеваний: хронические болезни, патологии легких, проблемы с желудочно-кишечным трактом. Все это может повлиять на ход операции и на состояние больного.
- Прежде чем делать операцию по удалению варикоцеле нужно установить главную причину, которая вызывает застой крови в яичке.
- Также в зависимости от этого подбирается тип операции, которая поможет сохранить за мужчиной способность к оплодотворению.
- Непосредственно перед оперативным вмешательством сбриваются волосы, растущие в области операционного поля.
- В первую очередь необходимо сдать общий анализ мочи и крови, кровь на креатинин, резус-фактор и группу.
- Также назначается анализ на протромбиновый индекс и электрокардиограмма.
- Врач обязан ознакомить больного с информацией о том, сколько будет длиться операция, и с методикой ее проведения.
Виды операций
На сегодняшний день существует несколько методов хирургического вмешательства для удаления варикоцеле. К числу основных можно отнести:
- операция Мармара;
- лапароскопическая варикоцелэктомия;
- лазерная операция;
- операция Иваниссевича.
Микрохирургическая операция Мармара считается наиболее эффективной техникой замены поврежденной вены яичка на здоровую. Врачи осуществляют доступ к нужной области тела через небольшой разрез, избегая проникновения в брюшную полость. Эта методика является наименее травматичной среди всех существующих, так как практически не оставляет косметических дефектов на коже.
Кроме того, микрохирургическая операция характеризуется минимальным риском рецидивов и серьезных осложнений. К её достоинствам относятся короткий период восстановления и низкая инвазивность.
Микрохирургическая процедура не требует обязательной госпитализации пациента и может быть выполнена на амбулаторной основе. Подготовка к операции стандартна и аналогична подготовке к другим хирургическим вмешательствам.
Ход операции Мармара
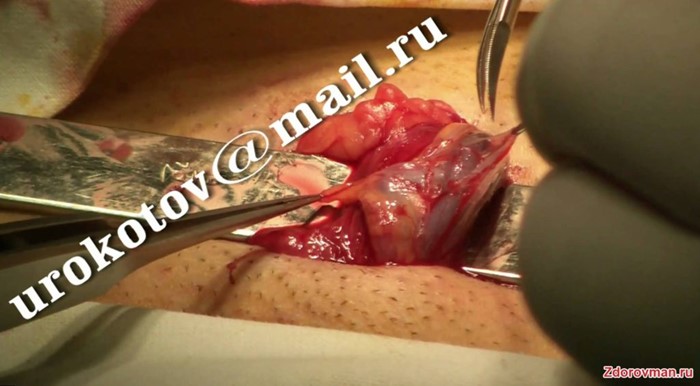
Пациенту делается обезболивающий укол, который оказывает анестезирующее действие. Сколько вводить анестетика, решает анестезиолог из расчета общего веса пациента и его возраста. Далее хирург делает маленький разрез в паховой области не более 2-3 см. После того как найдена разбухшая вена, ее перевязывают, прошивают и пересекают. Это способствует нормализации кровотока и снятию негативных симптомов варикоцеле.
- Во время микрохирургии Мармара в редких случаях может возникать случайное повреждение нервного окончания в паху или кровотечение.
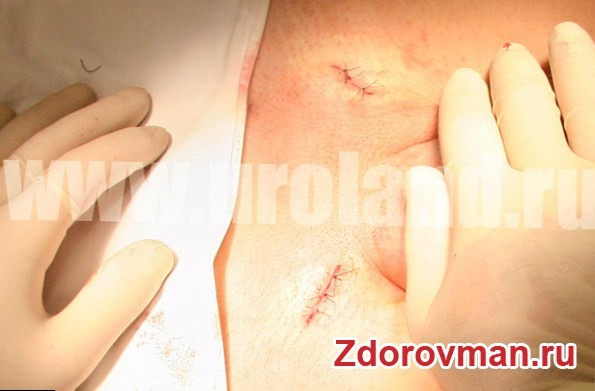
- Период восстановления составляет всего 3 дня, а швы снимаются уже на 8-10 день после их накладывания.
- К недостаткам такой методики можно отнести лишь высокую стоимость, потому что используются специальные инструменты и дорогая оптика.
В послеоперационный период рекомендуется избегать серьезных физических нагрузок и резких движений. В течение одного месяца нельзя заниматься сексом и нужно защищать область разреза от трения. Нижнее белье должно быть натуральным и не обтягивающим.
Спустя три месяца следует сдать спермограмму, для того чтобы оценить способность сперматозоидов к оплодотворению. Через полгода после лечения можно возвращаться к привычному образу жизни.
Совет: решить, какие предпочесть виды хирургических вмешательств из всех имеющихся, должен врач с учетом возраста пациента и индивидуальной проблемы.
Ход операции Иваниссевича
Во время проведения операции Иваниссевича осуществляется полное закрытие просвета варикозно-расширенной вены под местной анестезией для взрослых пациентов. Для детей, как правило, применяется общий наркоз. Длительность процедуры составляет примерно 30 минут. Этот метод лечения варикоцеле яичка считается более экономичным. Суть операции заключается в перевязке и пересечении левой вены в яичке, что помогает устранить основной негативный фактор, способствующий обратному току крови в семенном сплетении.
- Послеоперационный период в данном случае может быть более продолжительным, а риск возникновения осложнений достаточно высок.
- В процессе выполнения всех манипуляций существует вероятность повреждения бедренной артерии и других анатомических структур в паховом канале.
- Кроме того, к недостаткам можно отнести полное рассечение брюшной стенки и доступ в полость живота.
- Пациент будет находиться в состоянии нетрудоспособности в течение нескольких месяцев.
- Существует вероятность рецидива, которая составляет около 40%.
- К положительным сторонам операции Иваниссевича можно отнести отсутствие необходимости в использовании специального оборудования и возможность ее проведения для всех желающих.
Лапароскопическая операция
Эндоскопическая варикоцелэктомия проводится в случаях, когда у пациента наблюдается двухстороннее расширение вен семенного канатика. Разрезы делаются в области пупка, левой и правой подвздошной области. Их размер очень часто не превышает 1 см. Через них проходят эндоскопические приборы, инструменты и эндоскопическая телекамера. Поэтому врач может следить за ходом операции и при необходимости корректировать свои действия.
- Самой неизвазивной операцией считается лапароскопическая, которая протекает с минимальной травмой для пациента.
- В связи с этим она дает меньший риск осложнений, чем другие виды хирургических вмешательств, которые часто вызывают кровотечение или образование инфильтратов.
- После применения лапароскопической методики больной не получает косметический дефект, так как шов остается практически незаметным.
К недостаткам можно отнести высокую стоимость операции и необходимость в общем наркозе. Послеоперационный период обычно занимает около 3 дней, после чего больного выписывают. Врач рассказывает ему, когда нужно придти на снятие швов, сколько дней понадобится на полное восстановление после операции варикоцеле и т.д.
Лазерная операция варикоцеле
К числу преимуществ данного метода вмешательства можно отнести отсутствие необходимости в наркозе и короткий период восстановления.
- Также стоит отметить минимальные риски осложнений или серьезных последствий.
- Операции по лечению варикоцеле значительно отличаются от процедур, таких как обрезание крайней плоти, удаление яичка у мужчин или ампутация полового члена.
- На вопрос о продолжительности реабилитационного периода и стоимости операции по восстановлению яичка может ответить только специалист.
- Лазерное лечение варикоцеле является одним из самых современных способов решения этой проблемы.
- Для его проведения не требуется делать разрез в области паха, все манипуляции осуществляются с использованием внутрисосудистого эндоскопа.
- Волоконная оптика позволяет точно определить область расширения сосуда и коагулировать ее под воздействием лазерного луча.
- После этого сосуд исключается из общего кровотока.
Противопоказания
Проводить хирургическое лечение яичка можно не всем пациентам, так как имеются определенные противопоказания. Делать лапароскопическую операцию нельзя, если больной уже перенес такое вмешательство раннее или если у него имеется злокачественное образование. Микрохирургическую операцию запрещается выполнять, если у пациента есть сахарный диабет или тяжелые сердечно-сосудистые патологии.
- Прежде чем делать операцию по удалению варикоцеле яичка, больной должен пройти тщательное обследование для того, чтобы врач выявил точную причину болезни.
- После этого можно будет подобрать оптимальный вид хирургического вмешательства с учетом индивидуальной патологии, возраста пациента и его финансовых возможностей.
Варикоцеле — общие сведения
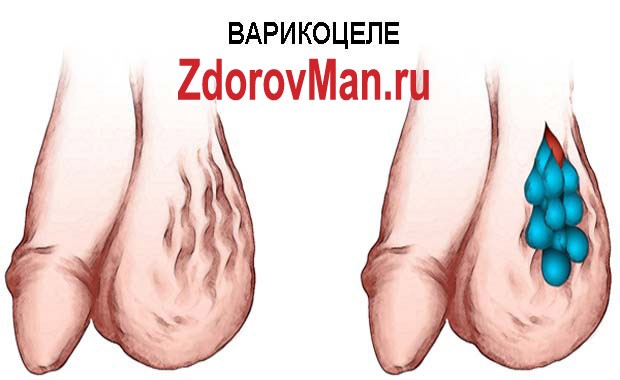
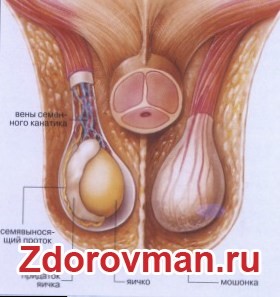
Варикоцеле – это довольно распространенное заболевание, которое возникает из-за недостаточной работы клапанов внутренней яичковой вены или их полного отсутствия. Оно проявляется в виде расширения вен семенного канатика яичка.
- Половой орган имеет трубчатую мышечную стенку, в которой проходит яичковая артерия, обеспечивающая кровоснабжение, а также венозные сосуды, отвечающие за отток крови.
- Семенной канатик включает семявыносящий проток, предназначенный для переноса сперматозоидов в мочеиспускательный канал, а также лимфатические сосуды.
Эта патология затрагивает до 20% мужчин. Анатомические особенности строения яичка способствуют возникновению варикоцеле преимущественно с левой стороны. Расширение вен справа может указывать на наличие новообразования в правой почке. Кровь от яичка оттекает по внутренней яичковой вене.
- С правой стороны кровь направляется в нижнюю полую вену, в то время как с левой стороны она поступает в левую почечную вену.
- Яичковая вена имеет значительно более низкое гидростатическое давление по сравнению с почечной веной, в которую она впадает.
- При нормальной работе клапанов яичковой вены кровь из почечной вены не должна попадать в яичковую.
- Если клапаны отсутствуют или функционируют неэффективно, кровь из системы с высоким давлением может забрасываться в область с более низким давлением.
В этом случае кровь из левой почечной вены попадает в левую яичковую вену. Это приводит к нарушению кровообращения в яичке и застою крови в венах семенного канатика. Скопление крови повышает температуру яичка, что негативно сказывается на его функции и может привести к полной потере этой функции. Для нормального сперматогенеза необходима стабильная температура, которая должна быть ниже температуры тела.
Повышенная температура оказывает негативное влияние на процесс образования и созревания сперматозоидов.
Проявления заболевания
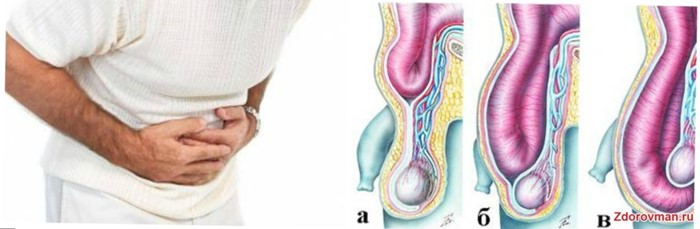
Клинически проявление варикоза вен семенного канатика проявляется болями в мошонке и значительном ее увеличении. Иногда клиническая картина полностью отсутствует.
- Наиболее часто варикоцеле обнаруживается в подростковом возрасте.
- Достигнув определенной стадии, оно не имеет тенденции к дальнейшему развитию.
- Часто о существующем диагнозе узнают при очередном прохождении медосмотра.
Пациенты редко жалуются на это заболевание. Связано это с тем, что симптоматика такого заболевания скорее визуальна, чем доставляющая какое-либо беспокойство. Возможно присутствие небольших, тянущих болей с пораженной стороны, которые имеют тенденцию к усилению при ходьбе, физических нагрузках и половом возбуждении. Часто увеличенную левую часть мошонки можно обнаружить, когда мужчина находится в положении стоя. В лежачем положении увидеть какой-либо признак заболевания не представляется возможным в силу его отсутствия.
Когда болезнь находится в запущенном состоянии, тогда ощущение боли является постоянным. Данная болезнь характеризуется значительным увеличением мошонки, уменьшением левого яичка, варикозом вен мошонки.
Нужна ли операция?
Если у мужчины диагностировано варикоцеле, возникает вопрос: требуется ли операция в данной ситуации?
При варикозном расширении вен единственным эффективным методом лечения является хирургическое вмешательство. Тем не менее, не все случаи варикоцеле требуют операции.
Хирургическое вмешательство необходимо в случаях мужского бесплодия, когда наблюдаются ухудшения в качестве, подвижности и количестве сперматозоидов, при постоянных болях в области яичка, для улучшения эстетического вида, а также в тех случаях, когда пораженное яичко прекращает расти в период полового созревания.
Чтобы понять, как проходит операция при варикоцеле, стоит рассмотреть основные методики, которые применяются в настоящее время.
- Лапароскопическая методика – отличается высокой эффективностью и минимальным травматизмом. Во время операции возможно определить количество ветвей внутренней яичковой вены и произвести их резекцию, избегая повреждения артерии, что исключает риск рецидива. Операция проводится под общей анестезией, а выписка пациентов осуществляется уже на следующий день.
- Микрохирургическая операция – выполняется с использованием местной анестезии и занимает несколько часов. Эта методика также обладает высокой эффективностью, но может сопровождаться некоторыми осложнениями и рецидивами. Для ее проведения требуется специализированный микроскоп.
- Рентген-эндоваскулярная операция – в процессе выполнения этой процедуры используется рентгеновский контроль для закупорки яичковых вен. Хотя она является малоинвазивной, ее эффективность оставляет желать лучшего.
- Традиционные открытые операции – к ним относятся методики Иванисевича и Паломо. Эти операции считаются устаревшими, отличаются высокой травматичностью и частыми осложнениями и рецидивами. Процесс восстановления после таких вмешательств длительный и проводится под местной анестезией.
Главной целью лечения варикоцеле является профилактика и лечение мужского бесплодия.
Послеоперационный период
После оперативного вмешательства при варикоцеле, секс возможен по истечении реабилитационного периода, с учетом особенностей каждого организма и типа операции, по времени это приблизительно около трех недель. После перенесенной операции секс, обычно, остается на том же уровне.
Самым неприятным осложнением после проведенной операции может быть повреждение нерва, находящегося в паховом канале.
Кроме этого возможны случаи, когда после операции варикоцеле возникает кровотечение, инфицируется послеоперационная рана, бывает водянка яичка. Почти во всех случаях пациенты быстро восстанавливаются, боли проходят. Если боль все- таки проявляется, необходимо обратиться к лечащему врачу.
- Варикоцеле – болезнь, которая присуща молодым людям.
- Необходимо соблюдать правила профилактики, чтобы в случае необходимости не пропустить раннюю диагностику варикоцеле.
- Это правильное распределение физических нагрузок, избегание запоров, периодическое посещение врача-уролога.
Стадии заболевания и показания к операции
Существует четыре стадии развития варикоцеле:
- Варикозное расширение вен можно обнаружить только с помощью ультразвукового исследования.
- Вены лозовидного сплетения можно прощупать, когда пациент находится в вертикальном положении.
- Врач может диагностировать заболевание при пальпации в любом положении пациента.
- Вены становятся видимыми невооруженным глазом.
Снижение функции сперматогенеза, которое со временем может привести к бесплодию, обычно начинается только на последних стадиях заболевания.
Операция может быть рекомендована в следующих случаях:
- Обнаружены нарушения в процессе спермообразования. Исследования показывают, что в семенной жидкости снижено количество сперматозоидов, уменьшена их подвижность, а также могут присутствовать кровь или гной.
- Пациента беспокоят болевые ощущения. Они начинают проявляться на 2-3 стадии заболевания, изначально незначительные, но усиливаются при физической активности и ходьбе. Примечание. В большинстве случаев варикоцеле развивается на левом яичке, поэтому боль чаще всего локализуется именно там.
- Пациента не устраивает внешний вид мошонки.
- Яичко начинает уменьшаться в размерах.
Даже при отсутствии симптомов операция может быть рекомендована. Некоторые специалисты считают, что своевременное хирургическое вмешательство может предотвратить бесплодие. Другие же полагают, что это неоправданный риск и советуют ограничиться наблюдением с периодическими осмотрами и ультразвуковыми исследованиями.
Важно! Операции обычно не проводятся до 18 лет. Статистика показывает, что в зрелом возрасте после хирургического вмешательства значительно реже возникают рецидивы – повторное развитие варикоцеле. Поэтому лучше проводить операцию после завершения полового созревания.
Сдавление вен может привести к так называемому «вторичному варикоцеле», которое возникает из-за опухоли, кисты или другого образования. В этом случае пациента беспокоят лихорадка, кровь в моче, тупая или колющая боль в поясничной области. При вторичном варикоцеле необходимо устранить основную причину заболевания, и операция по усечению вен не требуется до тех пор, пока не будут получены результаты лечения основной патологии.
Разные методики операций могут иметь свои противопоказания. Открытые хирургические вмешательства не проводятся при:
Наличии заболеваний в стадии декомпенсации (состояния, при которых функции органов не могут быть восстановлены без лечения), таких как сахарный диабет, цирроз печени и другие.
- Активном воспалительном процессе.
Эндоскопические операции, помимо указанных противопоказаний, не проводятся при наличии ранее перенесенных хирургических вмешательств на брюшной полости, что может привести к искажению клинической картины и повышенному риску ошибок со стороны врача.
Склерозирование не выполняется при следующих противопоказаниях:
- Наличие крупных анастомозов (перемычек) между сосудами, что может привести к попаданию препарата для склеивания в здоровые вены или артерии.
- Повышенное давление в соседних венах (например, почечной).
- Структура сосудов не позволяет введение зонда (рассыпчатый характер вен).
За 10 дней до предполагаемой процедуры пациентам необходимо пройти ряд исследований:
- Общий анализ крови (на группу и резус-фактор, на свертываемость, содержание сахара).
- Общий анализ мочи.
- Рентгенография легких.
- Электрокардиограмма (может назначаться всем пациентам или только мужчинам старше 30 лет).
- Анализ на вирусы гепатитов В и С, ВИЧ.
Кроме того, врач обычно назначает УЗИ мошонки или УЗИ с использованием метода Допплера (с контрастным веществом) для более полной клинической картины. Возможны дополнительные исследования в зависимости от состояния пациента.
Утром перед операцией необходимо отказаться от еды и воды, а также принять гигиенический душ. Лобковую область и живот следует тщательно выбрить. Прием препаратов при хронических заболеваниях (таких как диабет, гипертония, бронхит и др.) нужно согласовать с врачом.
Способы проведения операции
Классификация методов хирургического лечения может быть основана на методе доступа и технологии проведения. Исходя из второго признака, выделяют две большие группы операций:
- С сохранением реко-кавального анастомоза;
- С его иссечением.
Примечание. Рено-кавальный шунт (анастамоз) представляет собой перемычку-сообщение между двумя венами яичка. Он возникает как патология вследствие варикоцеле и способствует застою крови.
Второй способ на данный момент признан наиболее эффективным и используется чаще всего.
По технологии принято выделять три основных типа операции:
- Лапароскопия (малоинвазивный метод);
- Эндоваскулярная склеротерапия;
- Открытая операция (может выполняться в различных модификациях – по Мармару, Иваниссевичу, Паломо).
Важно! Операции по удалению при варикоцеле не проводятся. Все сосуды остаются внутри организма, они или склеиваются (склерозируются) или перевязываются.
Реабилитация после операции
Реабилитация после хирургического лечения варикоцеле играет важную роль в восстановлении пациента и предотвращении возможных осложнений. Процесс восстановления может варьироваться в зависимости от типа проведенной операции, общего состояния здоровья пациента и его индивидуальных особенностей.
Сразу после операции пациент может испытывать легкую боль или дискомфорт в области мошонки и нижней части живота. Это нормальная реакция организма на хирургическое вмешательство. В большинстве случаев врачи рекомендуют использовать обезболивающие препараты, которые помогут облегчить состояние в первые дни после операции.
Важным аспектом реабилитации является соблюдение режима покоя. В первые 24-48 часов после операции рекомендуется избегать физической активности и тяжелых нагрузок. Пациентам советуют больше отдыхать и не поднимать тяжести, чтобы минимизировать риск возникновения осложнений, таких как гематомы или рецидив варикоцеле.
В течение первой недели после операции следует ограничить физическую активность, избегая занятий спортом и любых действий, которые могут вызвать напряжение в области живота. Постепенно, по мере заживления, врач может разрешить возвращение к обычной активности, но это должно происходить под его контролем.
Также важно следить за состоянием швов. В случае появления покраснения, отека или выделений из раны необходимо незамедлительно обратиться к врачу. Обычно швы снимают через 7-10 дней после операции, в зависимости от метода хирургического вмешательства.
В период реабилитации рекомендуется придерживаться сбалансированной диеты, богатой витаминами и минералами, что поможет организму быстрее восстановиться. Употребление достаточного количества жидкости также важно для предотвращения запоров, которые могут негативно сказаться на процессе заживления.
Послеоперационный контроль включает регулярные визиты к врачу для оценки состояния пациента и проведения необходимых обследований. Это может включать ультразвуковое исследование для проверки состояния вен и выявления возможных осложнений.
В большинстве случаев полное восстановление занимает от нескольких недель до нескольких месяцев. Важно помнить, что каждый пациент уникален, и сроки реабилитации могут варьироваться. Следование рекомендациям врача и внимательное отношение к своему состоянию помогут ускорить процесс восстановления и минимизировать риски.
Вопрос-ответ
Как долго восстанавливаются после операции на варикоцеле?
Сколько длится восстановление после операции на варикоцеле? Период восстановления после операции варикоцеле варьируется, занимая в среднем от нескольких дней до нескольких недель. Полноценное заживление, подразумевающее заживление глубоких тканей, может потребовать нескольких месяцев.
Что не надо делать после операции варикоцеле?
Принимать душ в течение 48 часов. Поднимать тяжести и заниматься спортом в течение 7-10 дней. Запрет на секс после операции варикоцеле объясняется наличием раны и болевым синдромом, но длительного ограничения нет.
Сколько заживает шов после операции на мошонке?
Послеоперационная рана заживает за 5-7 дней. Швы снимать не надо, так как они из рассасывающегося материала.
Сколько нельзя ходить в зал после операции на варикоцеле?
Физическая нагрузка после операции при варикоцеле возможна приблизительно через 2-4 недели. Можно заниматься оздоровительным бегом, тяжелой атлетикой или участвовать в работах, связанных с поднятием тяжести. Важно: если Вы чувствуете дискомфорт при физических нагрузках, следует их прекратить!
Советы
СОВЕТ №1
Перед операцией обязательно проконсультируйтесь с опытным урологом или ангиохирургом. Обсудите все возможные варианты хирургического вмешательства, их преимущества и недостатки, а также возможные риски и осложнения.
СОВЕТ №2
Подготовьтесь к операции заранее: пройдите все необходимые обследования, такие как УЗИ и анализы. Это поможет врачу лучше оценить ваше состояние и выбрать наиболее подходящий метод лечения.
СОВЕТ №3
После операции следуйте рекомендациям врача по восстановлению. Это включает в себя ограничение физической активности, соблюдение режима отдыха и правильное питание, что поможет ускорить процесс заживления.
СОВЕТ №4
Не забывайте о регулярных контрольных осмотрах после операции. Это позволит врачу следить за вашим состоянием и своевременно выявлять возможные осложнения или рецидивы варикоцеле.