Лимфома — группа злокачественных заболеваний лимфатической системы, важной для иммунной защиты организма. В статье рассмотрим основные симптомы лимфомы, методы диагностики и лечения, а также прогнозы в зависимости от стадии и вида заболевания. Знание этих аспектов поможет читателям распознать признаки болезни и обратиться за медицинской помощью, что повысит шансы на успешное лечение и улучшение качества жизни.
Причины и разновидности опухолей лимфоидной ткани
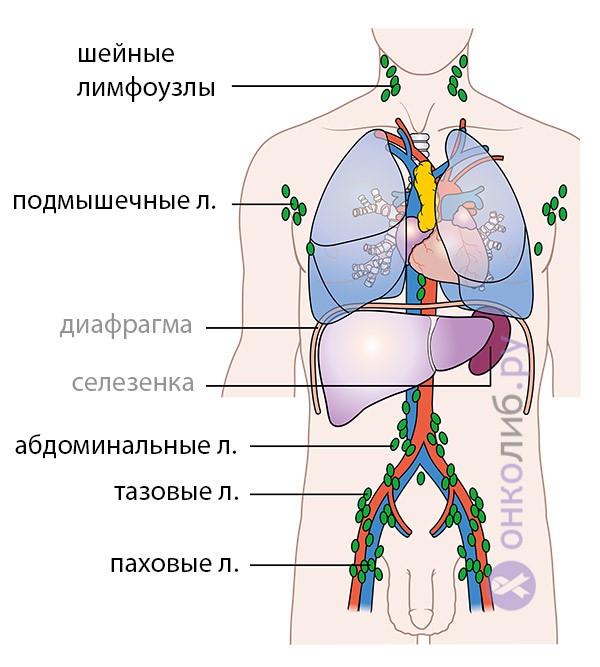
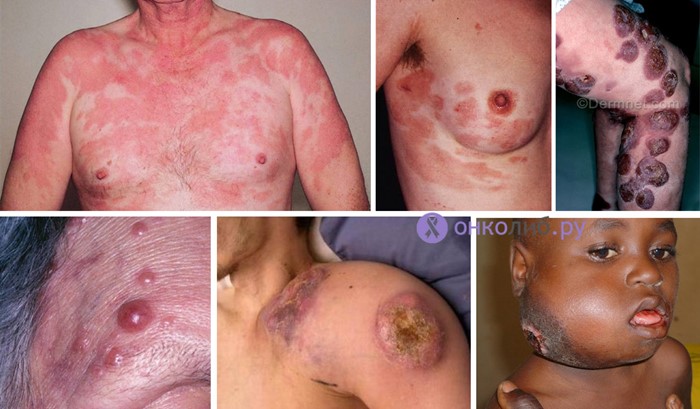
Крупные узлы человеческого тела, поражаемые лимфомой
В течение жизни наш организм сталкивается с множеством вредных факторов, инородных агентов и микроорганизмов, против которых защиту обеспечивает лимфоидная ткань. По всему телу распределена обширная сеть лимфатических узлов, соединенных тонкими сосудами, которые функционируют как своеобразные фильтры, улавливающие из лимфы все чуждые и опасные элементы. Лимфоузлы также задерживают опухолевые клетки при различных формах рака, что называется метастатическим поражением.
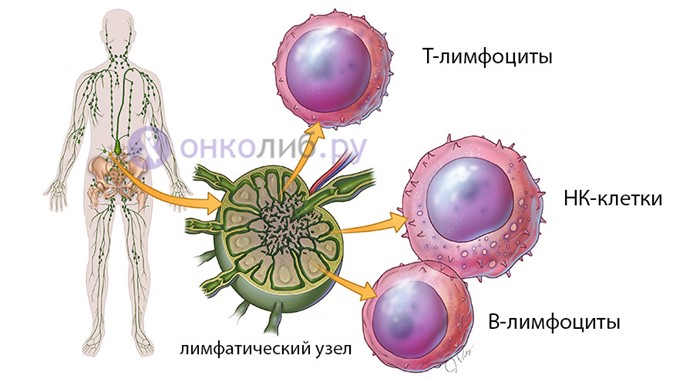
Для выполнения своих защитных функций лимфатические узлы содержат разнообразный комплекс зрелых и незрелых клеток лимфоидного ряда, которые могут стать источником злокачественной опухоли. При неблагоприятных условиях или наличии мутаций процесс созревания лимфоцитов может нарушаться, и незрелые формы клеток начинают образовывать новообразование.
Лимфома всегда развивается вне костного мозга, поражая лимфатические узлы или внутренние органы, такие как селезенка, желудок, кишечник, легкие и печень. По мере прогрессирования опухоли ее клетки могут выходить за пределы первичной локализации, метастазируя, как при раке, и проникая в другие органы и костный мозг (лейкемизация лимфомы).
Причинами лимфом и лимфосарком могут быть:
- Вирусные инфекции (инфицирование вирусом Эпштейн-Барр, Т-лимфотропным вирусом, ВИЧ, вирусом гепатита С и др.).
- Иммунодефициты – как врожденные, так и приобретенные, например, на фоне ВИЧ-инфекции, после лучевой терапии или применения цитостатиков.
- Аутоиммунные заболевания – такие как системная красная волчанка и ревматоидный артрит.
- Генетические аномалии – транслокации, при которых гены перемещаются с одной хромосомы на другую, разрывы последовательностей ДНК и т.д., что приводит к нарушению деления и созревания лимфоцитов.
- Внешние канцерогенные факторы – поливинилхлориды, диоксин, некоторые гербициды.
Врачи отмечают, что лимфома представляет собой группу заболеваний, затрагивающих лимфатическую систему, и ее симптомы могут варьироваться от увеличения лимфатических узлов до ночной потливости и необъяснимой потери веса. Ранняя диагностика имеет решающее значение для успешного лечения. Современные методы терапии, включая химиотерапию, радиотерапию и иммунотерапию, позволяют достичь значительных результатов, особенно на ранних стадиях заболевания. Прогноз зависит от типа лимфомы и стадии, на которой она была выявлена. Некоторые виды лимфомы имеют более благоприятный прогноз, в то время как другие требуют более агрессивного подхода. Регулярные медицинские осмотры и внимательное отношение к своему здоровью могут значительно повысить шансы на успешное выздоровление.
Эксперты в области онкологии подчеркивают важность ранней диагностики лимфомы, так как симптомы могут быть неявными и схожи с другими заболеваниями. К основным признакам относятся увеличение лимфатических узлов, необъяснимая потеря веса, ночные поты и усталость. Лечение лимфомы зависит от ее типа и стадии, и может включать химиотерапию, радиотерапию и, в некоторых случаях, трансплантацию стволовых клеток. Прогноз варьируется: при раннем выявлении и адекватной терапии многие пациенты достигают ремиссии. Важно отметить, что существуют различные виды лимфомы, такие как Ходжкинская и неходжкинская, каждая из которых требует индивидуального подхода к лечению.

Немного терминологии
Чтобы разобраться в многообразии опухолей лимфоидной ткани, нужно знать, какими терминами принято называть их разновидности.
Термин «лимфома » обычно применяется для всех опухолей лимфоузлов и лимфоидной ткани, но означает он большей частью неоплазии из зрелых лимфоцитов или пролимфоцитов. то есть такая опухоль является зрелой, а по течению может быть вполне доброкачественной. много лет не давая о себе знать, кроме как увеличением лимфоузла. Переход лимфомы в злокачественный аналог (лимфосаркому или лейкоз ) происходит довольно редко и через много лет и даже десятилетий от момента ее возникновения.
Для абсолютно доброкачественных новообразований из зрелых лимфоцитов применяется термин «лимфоцитома », но часто он заменяется привычным «лимфома».
Все злокачественные неоплазии из лимфобластов, развивающиеся в лимфоузлах или лимфатической ткани внутренних органов, принято называть лимфосаркомами. Этот термин очень хорошо отражает злокачественность таких опухолей, потому как известно, что саркомы всегда состоят из незрелых клеток и сопровождаются всеми признаками онкологического процесса. Лимфосаркомы проявляются не только увеличением лимфоузлов, но и общими симптомами, такими как лихорадка, похудание, метастазирование и поражение костного мозга.
Употребление слова «рак» не является правильным в отношении опухолей лимфатической системы, но зачастую используется далекими от медицины людьми, для которых это определение указывает на несомненную злокачественность процесса. «Рак лимфоузлов» — это не что иное, как высокозлокачественная лимфома или лимфосаркома. Такие терминологические тонкости доступны разве что врачам, поэтому обывателю простительно их не знать.
От истинных лимфом следует отличать метастазы рака в лимфоузлах. когда опухолевые клетки попадают туда с током лимфы от очага роста неоплазии. Как правило, такие поражения обнаруживаются в первую очередь близ того органа, в котором растет раковая опухоль. Например, при раке легкого возможно увеличение лимфоузлов вокруг трахеи и бронхов, а гистологическое исследование четко покажет наличие в них комплексов опухоли эпителиального строения, а не патологическое размножение лимфоцитов, как в случае лимфомы.
| Аспект | Описание | Важные детали |
|---|---|---|
| Симптомы | Увеличение лимфатических узлов, лихорадка, ночная потливость, потеря веса, зуд, утомляемость. | Могут быть неспецифическими, важно обращать внимание на их стойкость и сочетание. |
| Виды | Ходжкинская лимфома (ЛХ): Редко встречается, характерны клетки Рида-Березовского-Штернберга. Неходжкинские лимфомы (НХЛ): Более разнообразны, делятся на В-клеточные и Т-клеточные, агрессивные и индолентные. | Различаются по гистологии, скорости роста и подходам к лечению. |
| Стадии (по Ann Arbor) | I: Поражение одной лимфатической области или одного экстранодального органа. II: Поражение двух и более лимфатических областей по одну сторону диафрагмы. III: Поражение лимфатических областей по обе стороны диафрагмы. IV: Диффузное или диссеминированное поражение одного или нескольких экстранодальных органов с/без поражения лимфатических узлов. | Дополнительно обозначаются “А” (без общих симптомов) или “В” (с общими симптомами: лихорадка, ночная потливость, потеря веса). |
| Лечение | Химиотерапия, лучевая терапия, иммунотерапия (моноклональные антитела), таргетная терапия, трансплантация стволовых клеток. | Выбор метода зависит от типа лимфомы, стадии, общего состояния пациента и наличия сопутствующих заболеваний. |
| Прогноз | Зависит от типа лимфомы, стадии, возраста пациента, общего состояния здоровья и ответа на лечение. | Для многих видов лимфом прогноз благоприятный, особенно при ранней диагностике и адекватном лечении. |
Интересные факты
Вот несколько интересных фактов о лимфоме:
-
Разнообразие видов: Лимфома делится на две основные категории — Hodgkin (Ходжкинская) и Non-Hodgkin (неходжкинская). Ходжкинская лимфома, хотя и реже встречается, имеет более высокий процент излечения, особенно на ранних стадиях. Неходжкинские лимфомы, в свою очередь, включают более 60 различных подтипов, что делает их лечение и прогноз более разнообразными и сложными.
-
Симптомы и диагностика: Одним из самых распространенных симптомов лимфомы является увеличение лимфатических узлов, которое может быть безболезненным. Однако другие симптомы, такие как ночные поты, необъяснимая потеря веса и усталость, могут быть менее специфичными и часто игнорируются, что затрудняет раннюю диагностику.
-
Прогноз и лечение: Прогноз при лимфоме зависит от стадии заболевания и типа лимфомы. Современные методы лечения, включая химиотерапию, радиотерапию и иммунотерапию, значительно улучшили выживаемость пациентов. Например, для Ходжкинской лимфомы на ранних стадиях выживаемость может превышать 90%, в то время как для некоторых подтипов неходжкинской лимфомы она может варьироваться от 60% до 80%.

Особенности классификации
Существует множество видов лимфом, и разобраться в их разнообразии бывает непросто. Ранее общепринятой считалась классификация, разделяющая лимфомы на неходжкинские (НХЛ) и болезнь Ходжкина. Однако такое деление не всегда удачно, так как не учитывает уникальные характеристики различных лимфом и не способствует правильному прогнозированию или выбору методов лечения.
В 1982 году была предложена новая классификация, которая делит неходжкинские лимфомы на опухоли с низкой и высокой степенью злокачественности. В каждой из этих категорий выделяются типы в зависимости от морфологических характеристик опухолевых клеток. Эта система была удобна для практикующих врачей-онкологов и гематологов, но на сегодняшний день она устарела, так как включает всего 16 подтипов неходжкинских лимфом.
Наиболее актуальной считается классификация, разработанная Всемирной организацией здравоохранения (ВОЗ) в 2008 году, основанная на Европейско-Американской классификации, уточненной в конце XX века. В настоящее время выделено более 80 типов неходжкинских лимфом, сгруппированных по степени зрелости опухолевых клеток и их происхождению (Т-клеточные, В-клеточные, крупноклеточные и другие).
Лимфома Ходжкина (лимфогранулематоз), несмотря на свое название, не является лимфомой в традиционном понимании, так как ее составляют клетки макрофагального и моноцитарного происхождения, а не лимфоциты и их предшественники. Поэтому это заболевание рассматривается отдельно от других лимфом, ранее обозначаемых как неходжкинские, но в рамках злокачественных новообразований лимфоидной ткани, в которой оно и развивается. Лимфогранулематоз характеризуется образованием специфических узелков (гранулем) из опухолевых клеток, что делает название более точным, хотя термин «лимфома Ходжкина» остается привычным и широко используемым.
В зависимости от распространенности опухоли выделяют:
- Нодулярную лимфому (в корковом и мозговом слоях лимфоузла обнаруживаются структуры, напоминающие лимфоидные фолликулы).
- Диффузную опухоль (характеризуется диффузным поражением множества лимфоузлов и внутренних органов).
По происхождению и источнику роста лимфомы бывают:
Степень дифференцировки опухолевых клеток позволяет выделить новообразования:
- Низкой степени злокачественности.
- Высокой степени злокачественности.
Лимфома представляет собой группу заболеваний, затрагивающих лимфатическую систему, и вызывает множество вопросов у людей. Симптоматика может варьироваться, но часто включает увеличение лимфатических узлов, усталость, ночные поты и необъяснимую потерю веса. Лечение зависит от стадии и типа лимфомы и может включать химиотерапию, радиотерапию и, в некоторых случаях, трансплантацию стволовых клеток. Прогноз также зависит от множества факторов, включая возраст пациента и общее состояние здоровья. Существует несколько видов лимфомы, среди которых Ходжкинская и неходжкинская, каждая из которых имеет свои особенности и подходы к лечению. Важно своевременно обращаться к врачу при появлении симптомов, так как ранняя диагностика значительно повышает шансы на успешное выздоровление.
Подробнее о видах неходжкинских лимфом
Неходжкинская лимфома – понятие довольно широкое, поэтому подозрение на такую опухоль всегда требует уточнения степени ее злокачественности и источника образования.
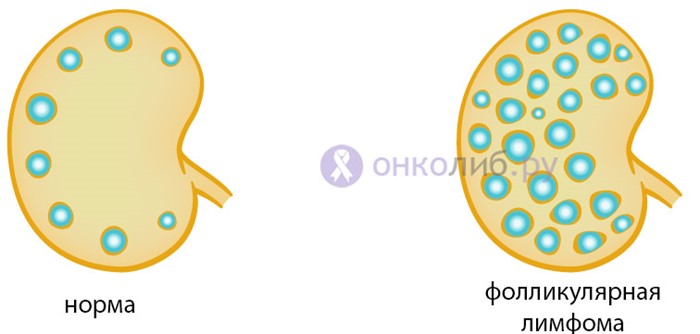
В лимфоидной ткани существует две группы лимфоцитов: Т-лимфоциты и В-лимфоциты. Первые необходимы для осуществления клеточного иммунитета, то есть сами непосредственно участвуют в захвате и инактивации чужеродных частиц, В-лимфоциты способны образовывать антитела – специфические белки, связывающиеся с инородным агентом (вирус, бактерия, грибок) и обезвреживающие его. В лимфоидной ткани эти клетки сгруппированы в фолликулы (узелки), где центр – преимущественно В-лимфоцитарный, а периферия – Т-клеточная. При соответствующих условиях, происходит неадекватное размножение клеток той или иной зоны, что отражается в определении вида новообразования.
В зависимости от зрелости опухолевых клеток, лимфомы могут быть низкой или высокой степени злокачественности. К первой группе относят новообразования, развивающиеся из мелких или крупных лимфоцитов, клеток с расщепленными ядрами, а ко второй – иммунобластные, лимфобластные саркомы, лимфому Беркитта и др. источником которых становятся незрелые клетки лимфоидного ряда.
Если лимфосаркома растет из уже имеющейся доброкачественной лимфомы, то ее будут называть вторичной. В случаях, когда первопричину опухоли установить не удается, то есть предшествующую зрелую лимфоидную опухоль не обнаруживают, говорят о первичной лимфоме.

Зрелоклеточные лимфомы (лимфоцитомы)
Доброкачественные лимфомы развиваются из зрелых лимфоцитов и могут долгое время протекать практически без симптомов. Единственным признаком заболевания зачастую становится увеличение лимфоузлов. Поскольку это состояние не сопровождается болевыми ощущениями, а лимфаденопатия или лимфаденит при различных инфекциях встречаются довольно часто, пациенты часто не обращают на это внимания. Однако по мере прогрессирования болезни могут возникать симптомы опухолевой интоксикации, такие как слабость и потеря веса, что в итоге заставляет человека обратиться к врачу.
Около 25% зрелоклеточных лимфом со временем могут трансформироваться в лимфосаркому, которая хорошо поддается лечению. Локальные изменения в лимфоидной ткани, поражение отдельного органа, увеличение количества лимфоцитов в анализе крови, а также наличие активно размножающихся зрелых лимфоцитов в пораженном лимфоузле должны стать сигналом для начала своевременного лечения, пока опухоль еще остается доброкачественной.
В-клеточные неходжкинские лимфомы
Самым часто встречающимся вариантом неходжкинской В-клеточной лимфомы считают неоплазию из клеток центра лимфоидного фолликула. которая составляет примерно половину всех НХЛ.
Такая опухоль лимфоузлов диагностируется чаще у пожилых людей и не всегда имеет одинаковые проявления. Зрелость опухолевых клеток предопределяет либо не прогрессирующее длительное время течение, когда больные 4-6 лет чувствуют себя относительно хорошо и практически не предъявляют жалоб, либо опухоль с самого начала ведет себя агрессивно и быстро распространяется на различные группы лимфоузлов.
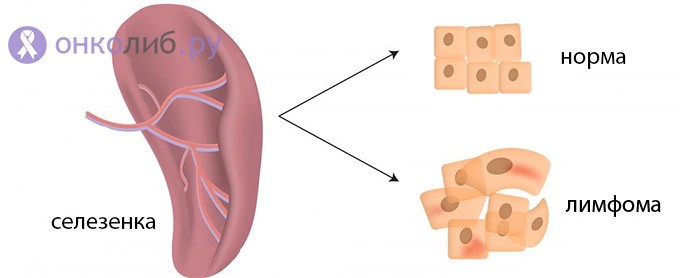
Лимфоцитома селезенки также поражает преимущественно пожилых лиц. Являясь относительно доброкачественной, длительное время проявляется лишь увеличением некоторых групп лимфоузлов (шейных, подмышечных) и селезенки. Особенностью этой разновидности лимфомы считается стабилизация состояния больных и длительная ремиссия после удаления селезенки.
В части случаев опухолевое поражение обнаруживается в слизистых оболочках желудочно-кишечного тракта, дыхательной системы, в коже, щитовидной железе. Такие лимфомы называют MALT-омами и считают новообразованиями с низкой степенью злокачественности. Симптомы лимфомы такого типа, локализованной в желудочно-кишечном тракте, могут напоминать язву желудка или 12-перстной кишки, а обнаружить их можно даже случайно при эндоскопическом исследовании по поводу гастрита или язвы. Лимфома желудка имеет связь с носительством хеликобактерной инфекции, вызывающей ответную реакцию со стороны слизистой оболочки в виде увеличения и образования новых лимфоидных фолликулов, когда и вероятность опухоли за счет размножения лимфоцитов возрастает.
«Раком лимфоузлов на шее» больные могут именовать опухоль из клеток мантийной зоны лимфоидного фолликула, при которой типичным симптомом будет увеличение лимфоузлов на шее и под нижней челюстью. В патологический процесс могут быть вовлечены и миндалины. Заболевание протекает с симптомами интоксикации, повышением температуры тела, головными болями, признаками поражения печени, селезенки и желудочно-кишечного тракта.
Т-клеточные лимфомы
Т-клеточные лимфомы часто затрагивают кожные покровы и представлены такими заболеваниями, как грибовидный микоз и синдром Сезари. Как и многие другие опухоли, они чаще встречаются у мужчин старше 55 лет.
Грибовидный микоз представляет собой Т-клеточную лимфому кожи, которая проявляется покраснением, синюшностью, интенсивным зудом, шелушением и образованием пузырей. Эти симптомы могут привести к уплотнению кожи и образованию грибовидных разрастаний, которые склонны к изъязвлению и причинению боли. Увеличиваются периферические лимфоузлы, а при дальнейшем развитии заболевания опухолевые участки могут быть обнаружены и в внутренних органах. На поздних стадиях болезни наблюдаются выраженные симптомы опухолевой интоксикации.
Болезнь Сезари характеризуется диффузным поражением кожи, которая становится ярко-красной, шелушится, зудит, а также происходит выпадение волос и изменение структуры ногтей. Эти проявления иногда называют симптомом «красного человека» из-за их характерного внешнего вида. На сегодняшний день многие исследователи рассматривают болезнь Сезари как одну из стадий грибовидного микоза, когда опухолевые клетки проникают в костный мозг в результате прогрессирования заболевания (лейкемизация лимфомы).
Важно отметить, что кожные формы лимфомы имеют более благоприятный прогноз при отсутствии вовлечения лимфоузлов. Наиболее опасным вариантом считается тот, который сопровождается поражением внутренних органов, таких как печень, легкие и селезенка. Пациенты с такой формой Т-клеточных кожных лимфом в среднем живут около года. Кроме самой опухоли, причиной смерти пациентов часто становятся инфекционные осложнения, возникающие на пораженной опухолью коже.
Т- и В-клеточные лимфосаркомы
Лимфосаркомы, то есть злокачественные опухоли из незрелых лимфоцитов, сопровождаются поражением многих лимфоузлов, в том числе средостения и брюшной полости, селезенки, кожи, опухолевой интоксикацией. Такие новообразования довольно быстро метастазируют, прорастают окружающую ткань и нарушают отток лимфы, что приводит к выраженному отеку. Как и зрелые лимфомы, они могут быть В-клеточными и Т-клеточными.
ДиффузнаяВ-крупноклеточная лимфосаркома лимфоузлов составляет около трети всех случаев неходжкинских лимфом, чаще диагностируется у лиц старше 60 лет, растет быстро и бурно, но около половины больных удается вылечить полностью.
Заболевание начинается с увеличения над- и подключичных, шейных лимфоузлов, которые уплотняются, образуют конгломераты и прорастают окружающую ткань, поэтому границы их определить в эту стадию уже невозможно. Сдавление вен и лимфатических сосудов приводит к отеку, а вовлечение нервов вызывает сильный болевой синдром.
Фолликулярная лимфома, в отличие от предыдущей формы, растет медленно. развивается из клеток центральной части лимфоидного фолликула, но с течением времени может перейти в диффузную форму с быстрым прогрессированием заболевания.
Помимо лимфоузлов, В-клеточные лимфосаркомы могут поражать средостение (чаще у молодых женщин), тимус, желудок, легкие, тонкий кишечник, миокард и даже головной мозг. Симптомы опухоли будут обусловлены ее локализацией: кашель, боли в грудной клетке при легочной форме, боли в животе и нарушение стула при поражении кишечника и желудка, нарушение глотания и дыхания вследствие сдавления органов средостения, головные боли с тошнотой и рвотой, очаговая неврологическая симптоматика при лимфосаркоме головного мозга и т. д.
Своеобразной разновидностью недифференцированных злокачественных опухолей лимфоидной ткани является лимфома Беркитта. которая наиболее часто встречается среди жителей Центральной Африки, особенно детей и молодых мужчин. Заболевание вызывает вирус Эпштейн-Барр, который можно обнаружить примерно у 95% больных. Интерес к этой лимфоме связан с тем, что новые случаи ее стали регистрироваться при распространении ВИЧ-инфекции и тогда, помимо жителей Африканского континента, среди пациентов стали появляться и европейцы, и американцы.
атипичные лимфоциты при поражении вирусом Эпштейна-Барр
Характерной особенностью лимфомы Беркитта считается поражение преимущественно лицевого скелета, что приводит к опухолевым разрастаниям в верхней челюсти, глазнице, выраженному отеку и деформации тканей лица (представлено на фото чуть выше ). Нередко опухолевые узлы обнаруживаются в брюшной полости, яичниках, молочных железах и оболочках головного мозга.
Прогрессирующее течение опухоли приводит к быстрому истощению, больные испытывают лихорадку, слабость, сильную потливость, возможен и болевой синдром.
При ВИЧ-инфекции в стадии СПИД (конечная стадия) выраженный иммунодефицит способствует не только внедрению в организм вирусов, вызывающих опухоли, но и значительному ослаблению естественной противоопухолевой защиты, поэтому нередко лимфомы являются маркером терминальной фазы заболевания.
Т-лимфобластная лимфома встречается значительно реже, нежели В-клеточные опухоли, симптомы их очень схожи, но неоплазии, исходящие из Т-клеток быстрее прогрессируют и сопровождаются более тяжелым течением.
Подводя итоги, можно обозначить основные особенности и симптомы лимфомы:
- Зрелые опухоли характеризуются длительным доброкачественным течением, в то время как злокачественные лимфосаркомы, берущие начало из мало- или недифференцированных клеток, отличаются быстрым прогрессированием, поражением многих органов, вовлечением окружающих тканей и метастазированием.
- Лимфомы нередко трансформируются в лимфосаркомы, но при этом сохраняют высокую чувствительность к терапии и вероятность длительной ремиссии или полного излечения.
- Симптоматика лимфом и лимфосарком складывается из:
- обязательного поражения лимфатических узлов или лимфоидной ткани внутренних органов – одной или многих групп, как периферических, так и расположенных внутри тела (в брюшной полости, средостении);
- признаков интоксикации и онкологического процесса – похудание, слабость, лихорадка, потливость, снижение аппетита;
- отека тканей вследствие нарушения тока лимфы сквозь пораженные опухолью лимфоузлы;
- симптомов поражения внутренних органов и кожных покровов при соответствующей локализации опухоли или ее метастазов (одышка, кашель, тошнота, рвота, желудочные или кишечные кровотечения, признаки поражения нервной системы и др.);
- анемии, тромбоцитопении с кровоточивостью, нарушения иммунной защиты при заселении опухолевыми клетками костного мозга и переходе лимфомы в лейкоз.
В процессе распространения опухолевых клеток по организму, возможно их занесение в костный мозг (лейкемизация лимфомы), тогда проявления и ответ на проводимое лечение будут соответствовать лейкозу. Вероятность такого развития событий больше при агрессивных незрелых типах лимфосарком, которые склонны к метастазированию и поражению многих внутренних органов.
Болезнь Ходжкина (лимфогранулематоз)
Лимфома Ходжкина была впервые описана в начале XIX века Томасом Ходжкиным. В то время медицинская наука основывалась на наблюдении симптомов и клинических проявлений заболевания, так как лабораторные методы для подтверждения диагноза еще не были развиты. В современности мы имеем возможность не только диагностировать заболевание на основе микроскопического анализа лимфоузлов, но и проводить иммунофенотипирование для выявления специфических белков на поверхности опухолевых клеток. Результаты тщательного исследования тканей опухоли позволяют определить стадию и тип заболевания, что, в свою очередь, влияет на выбор стратегии лечения и прогноз.
Как было упомянуто ранее, до недавнего времени лимфома Ходжкина рассматривалась как отдельная категория по сравнению с другими видами лимфом, и это имело свои основания. Дело в том, что при лимфогранулематозе в лимфатических органах наблюдается уникальный опухолевый процесс с образованием специфических клеток, которые не встречаются ни в одном другом типе лимфомы. Кроме того, отличительной чертой лимфогранулематоза является моноцитарно-макрофагальное происхождение опухолевой клетки-основы, тогда как в других лимфомах опухоль всегда развивается из лимфоцитов, будь то недифференцированные, молодые или зрелые формы.
Причины и формы лимфогранулематоза
Споры о причинах лимфогранулематоза (ЛГМ) не утихают по сей день. Большинство ученых склоняется к вирусной природе заболевания, но обсуждается также влияние радиации, подавления иммунитета, генетической предрасположенности.
У большей половины пациентов в тканях опухоли можно обнаружить ДНК вируса Эпштейн-Барр, что косвенно свидетельствует о роли инфекции в возникновении неоплазии. Среди заболевших чаще встречаются мужчины, особенно, европеоидной расы. Пик заболеваемости приходится на молодой возраст (20-30 лет) и после 55 лет.
Основным изменением, достоверно указывающим на болезнь Ходжкина, считается обнаружение в пораженных лимфоузлах крупных клеток Рид-Березовского-Штернберга и мелких клеток Ходжкина, являющихся предшественницами первых.
В зависимости от клеточного состава лимфоузлов выделяют:
- Лимфогистиоцитарный вариант ЛГМ, когда в лимфоузлах преобладают зрелые формы лимфоцитов. Эта разновидность заболевания считается наиболее благоприятной, чаще всего обнаруживается на ранней стадии и позволяет прожить больному 10-15 и более лет.
- Нодулярно-склеротическая форма ЛГМ, составляющая около половины всех случаев заболевания, чаще встречается у молодых женщин и характеризуется уплотнением лимфоузлов за счет склероза (разрастание соединительной ткани). Прогноз, как правило, хороший.
- Смешанно-клеточный вариант диагностируется в детском или пожилом возрасте, лимфоузлы имеют разнообразный клеточный состав (лимфоциты, плазматические клетки, эозинофильные лейкоциты, фибробласты), а опухоль склонна к генерализации. При этой форме лимфомы Ходжкина прогноз очень серьезный – средняя продолжительность жизни после установления диагноза примерно 3-4 года, симптомы генерализованного поражения быстро нарастают и сопровождаются вовлечением многих внутренних органов.
- Вариант ЛГМ с подавлением лимфоидной ткани – самый редкий и, одновременно, самый тяжелый, соответствующий IV стадии болезни. При этой форме болезни Ходжкина лимфоциты в лимфоузлах не обнаруживаются вовсе, характерен фиброз, а пятилетняя выживаемость всего около 35%.
стадии лимфомы, в зависимости от степени поражения органов
Стадии лимфомы Ходжкина (I-IV) определяются количеством и локализацией пораженных лимфоузлов или органов, а также на основании осмотра пациента, выяснения жалоб и симптомов при привлечении лабораторных и инструментальных способов диагностики. Обязательно указывается наличие или отсутствие симптомов интоксикации, которые влияют на определение прогноза.
Проявления лимфогранулематоза
ЛГМ проявляет широкий спектр клинических симптомов, и начало заболевания может варьироваться у разных пациентов. Наиболее часто наблюдается увеличение периферических лимфатических узлов, таких как шейные, надключичные, подмышечные и другие группы. В начале заболевания эти лимфоузлы подвижны, не вызывают болевых ощущений и дискомфорта, но со временем становятся более плотными, могут сливаться друг с другом, а кожа над ними иногда приобретает красноватый оттенок. В некоторых случаях лимфоузлы могут быть болезненными, особенно после употребления алкоголя. На ранних стадиях болезни повышение температуры и симптомы интоксикации, как правило, отсутствуют.
Около 20% пациентов отмечают появление сухого кашля, одышки, болей в грудной клетке и набухания вен на шее как первые признаки ухудшения состояния. Эти симптомы возникают из-за увеличения лимфоузлов в средостении.
Реже заболевание может начинаться резко, на фоне полного здоровья, с повышения температуры, потливости и значительного похудения. Острое начало ЛГМ обычно указывает на неблагоприятный прогноз.
С прогрессированием опухолевого процесса наступает фаза выраженных клинических проявлений, которая включает:
- Увеличение лимфоузлов различных групп.
- Сильную слабость.
- Снижение работоспособности.
- Интенсивную потливость, особенно ночью и при изменении температуры.
- Боли в костях.
- Лихорадку.
- Кожный зуд, как в области пораженных лимфоузлов, так и по всему телу.
Кроме общих симптомов, увеличенные лимфоузлы могут вызывать и другие нарушения, сжимая сосуды, протоки желез и внутренние органы. На стадии развернутого ЛГМ пациенты могут называть это состояние «раком лимфатической системы», так как наблюдается поражение лимфоидных органов, которое невозможно спутать с обычным лимфаденитом или лимфаденопатией, а также проявляется тенденция к прогрессированию и ухудшению состояния.
Увеличенные лимфоузлы могут находиться в различных частях тела, они плотные и образуют конгломераты, но не срастаются с кожей. Обычно такие изменения фиксируются на шее и в подмышечной области. При поражении лимфоузлов в брюшной полости может возникнуть желтуха из-за сжатия желчного протока. Иногда лимфоузлы увеличиваются до таких размеров, что их легко прощупать через переднюю стенку живота.
Признаки опухолевого процесса в тазовых и паховых лимфоузлах могут проявляться выраженным отеком ног, так как отток лимфы от нижних конечностей значительно затрудняется. Забрюшинные лимфоузлы могут сжимать спинной мозг и мочеточники.
Распространение опухоли из лимфоузлов на внутренние органы приводит к появлению новых симптомов. Например, при поражении желудочно-кишечного тракта пациенты могут испытывать боли, диарею и вздутие живота, что усугубляет истощение и может привести к обезвоживанию. Поражение печени считается неблагоприятным признаком и проявляется желтухой, горечью во рту и увеличением печени. Почти половина пациентов сталкивается с поражением легких, что проявляется кашлем, одышкой и болями в грудной клетке. Селезенка, как правило, увеличивается на стадии распространенного опухолевого процесса.
Клетки опухоли могут перемещаться с током лимфы из лимфоузлов или внутренних органов в кости, что характерно для всех форм течения ЛГМ. Обычно опухолевое поражение затрагивает позвоночник, ребра, кости таза и грудину. Боль в костях является основным признаком метастазирования злокачественной опухоли.
Диагностика и лечение опухолей лимфатической системы
Диагностика опухолей лимфатической системы требует тщательного обследования пациента и привлечения всевозможных лабораторных и инструментальных методов. В некоторых случаях для установления точного вида опухоли могут потребоваться сложные и довольно дорогостоящие цито- и молекулярно-генетические, иммуногистохимические исследования.
Поскольку все опухоли лимфоидной ткани сопровождаются увеличением лимфоузлов, то обнаружение такого признака должно всегда настораживать. Конечно, не стоит сразу паниковать и думать о худшем, если увеличились, к примеру, подчелюстные или паховые лимфоузлы, ведь такое случается нередко на фоне различных инфекций и довольно распространенных заболеваний (тонзиллит, инфекции полового тракта). Любители домашних животных могут обнаружить у себя увеличенные лимфоузлы после кошачьей царапины, а те, кто плохо следит за гигиеной полости рта, и вовсе практически постоянно ощущают увеличенные лимфоузлы под нижней челюстью.
В случае инфекционной природы лимфаденопатии назначение антибиотиков всегда ведет к утиханию воспалительного процесса и уменьшению размеров лимфоузлов. Если такого не происходит, то возникает необходимость в детальном обследовании.
Перво-наперво, врач подробно выяснит характер жалоб, время их возникновения и длительность, наличие признаков интоксикации в виде потери веса, необъяснимых подъемов температуры или ночной потливости.
Лабораторное подтверждение диагноза предусматривает: общий анализ крови, в котором можно обнаружить повышение количества лимфоцитов при некоторой лейкопении, ускорение СОЭ.
Основным и наиболее достоверным способом диагностики лимфом считается биопсия лимфоузла. когда его фрагмент берется для микроскопического изучения на предмет наличия опухолевых клеток. Иногда возникает необходимость в повторном взятии материала для исследования или удалении всего лимфоузла целиком.
Для дальнейшего уточнения диагноза, установления его стадии, распространенности и характера изменений во внутренних органах используют:
- Рентгенографию органов грудной полости.
- КТ, МРТ (для исследования печени, селезенки, головного мозга, легких, области шеи и др.)
- УЗИ.
- Фиброэзофагогастроскопию (при подозрении на первичные лимфомы либо распространении опухолевого процесса из других органов).
- Радиоизотопное сканирование костей.
- Пункцию с биопсией костного мозга.
диагностический снимок больного лимфомой, на поз. B — результат 3-месячной химиотерапии
Выбор схемы обследования зависит от вида и локализации опухоли и определяется врачом-онкологом индивидуально для каждого пациента. Когда диагноз поставлен, необходимо определиться с дальнейшим лечением лимфомы, которое подразумевает назначение химиопрепаратов, облучение и даже оперативное вмешательство.
Оперативное лечение имеет весьма ограниченное применение при лимфомах и используется чаще при изолированных формах опухолей либо для облегчения состояния пациента в далеко зашедших стадиях, уменьшения болевого синдрома или давления увеличенных лимфоузлов на внутренние органы. В случае первичного поражения селезенки прибегают к ее удалению, что дает очень хороший терапевтический эффект и даже полное излечение от опухоли.
Химиотерапия – основной и самый эффективный способ борьбы с опухолями лимфатической системы. Назначение химиопрепаратов позволяет добиваться длительной ремиссии у многих пациентов даже с агрессивными высокозлокачественными лимфомами. Пожилым и ослабленным больным возможно назначение одного противоопухолевого препарата, в то время как бластные формы у молодых лиц требуют применения программ по лечению острых лимфолейкозов.
При агрессивных низкодифференцированных опухолях хорошо себя показывает одновременное назначение 5-6 препаратов. Конечно, такое лечение сопряжено с риском побочных эффектов, но коррекция возникающих нарушений, контроль показателей крови, назначение противорвотных препаратов, антибиотиков, витаминов и микроэлементов способствуют лучшей его переносимости.
Параллельно с химиотерапией или до нее может быть проведено облучение , особенно, в случаях локальных поражений, а также распространения опухоли в кости, органы средостения.
Перспективным способом борьбы с опухолью может стать пересадка костного мозга или отдельных клеток крови как самого пациента, так и донора. В случае распространения лимфомы в костный мозг возможно применение только донорского органа.
Что касается самодеятельности и народных средств, столь любимых многими, то лишний раз нужно лишь напомнить, что рак – не тот случай, когда можно отказаться от официальной медицины в пользу нетрадиционной. Такое пренебрежение к своему здоровью может стоить жизни.
В заключение хотелось бы отметить, что большинство лимфом все же хорошо поддаются лечению при условии своевременности постановки диагноза и начала терапии. Не стоит терять время, ждать, пока «само пройдет» или доверять свое здоровье народным целителям. При любом неблагополучии нужно сразу же обращаться к специалисту-онкологу, который способен оказать квалифицированную помощь, направленную на продление жизни и излечение.
Профилактика и рекомендации по образу жизни при лимфоме
Лимфома – это группа заболеваний, характеризующихся злокачественным поражением лимфатической системы. Хотя точные причины лимфомы до конца не изучены, существуют некоторые рекомендации по образу жизни и профилактике, которые могут помочь снизить риск развития этого заболевания или улучшить качество жизни пациентов.
1. Поддержание здорового образа жизни: Важно следить за своим общим состоянием здоровья. Регулярные физические нагрузки, сбалансированное питание и достаточное количество сна способствуют укреплению иммунной системы. Рекомендуется включать в рацион больше свежих овощей, фруктов, цельнозерновых продуктов и нежирных белков, а также избегать избыточного потребления сахара и насыщенных жиров.
2. Избегание вредных привычек: Курение и чрезмерное употребление алкоголя могут негативно сказаться на здоровье и увеличить риск развития различных видов рака, включая лимфому. Отказ от этих привычек поможет улучшить общее состояние здоровья и снизить риск заболеваний.
3. Регулярные медицинские осмотры: Профилактические осмотры и регулярные анализы крови могут помочь в раннем выявлении заболеваний. Особенно важно проходить обследования для людей, находящихся в группе риска, например, тех, кто имеет семейную историю лимфомы или других онкологических заболеваний.
4. Укрепление иммунной системы: Иммунная система играет ключевую роль в защите организма от раковых заболеваний. Для ее укрепления рекомендуется вести активный образ жизни, избегать стрессов, а также рассмотреть возможность приема витаминов и минералов, таких как витамин D и цинк, после консультации с врачом.
5. Избегание инфекций: Некоторые вирусы и инфекции могут способствовать развитию лимфомы. Важно соблюдать меры предосторожности, такие как вакцинация против вирусов, которые могут вызвать инфекционные заболевания, а также избегать контакта с больными людьми.
6. Психологическая поддержка: Психологическое состояние также имеет значение для общего здоровья. Участие в группах поддержки, общение с близкими и профессиональная помощь психолога могут помочь справиться с эмоциональными трудностями, связанными с диагнозом лимфомы.
7. Образование и информированность: Знание о лимфоме, ее симптомах и методах лечения может помочь пациентам и их семьям лучше понимать заболевание и принимать обоснованные решения о лечении и образе жизни. Рекомендуется обращаться к надежным источникам информации и консультироваться с врачами.
Следуя этим рекомендациям, можно не только снизить риск развития лимфомы, но и улучшить качество жизни при наличии заболевания. Однако важно помнить, что профилактика не гарантирует полную защиту, и при появлении любых симптомов необходимо незамедлительно обратиться к врачу для диагностики и лечения.
Вопрос-ответ
Как понять, какая стадия лимфомы?
Стадии лимфом: 2 стадия — поражены 2 или более региона выше или ниже диафрагмы, то есть либо в верхней половине тела, либо в нижней. 3 стадия — поражены разные группы лимфоузлов в обеих половинах тела. 4 стадия — распространенное поражение лимфоузлов и различных органов.
Каков прогноз при лимфоме?
При неходжкинских лимфомах пятилетняя выживаемость на первой стадии составляет около 86%, на второй — 78%, на третьей — 72%, на четвёртой — почти 64%. Кроме того, прогноз зависит от типа заболевания, распространённости лимфомы, особенностей изменённых клеток, возраста человека, состояния его здоровья.
Каковы симптомы лимфомы?
Чаще всего пациент или его близкие замечают проблему, когда возникают три распространенных признака: сильная потливость, активное снижение веса и повышенная температура. Температура при лимфоме обычно повышается до 38 градусов, но на поздних стадиях заболевания может превышать и 39 градусов.
Каковы первые признаки рака лимфатической системы?
Первые признаки рака лимфатической системы, или лимфомы, могут включать увеличение лимфатических узлов (чаще всего безболезненное), усталость, необъяснимую потерю веса, ночные поты и лихорадку. Также могут наблюдаться зуд кожи и частые инфекции. Если вы заметили эти симптомы, важно обратиться к врачу для дальнейшего обследования.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Лимфома может проявляться различными симптомами, такими как увеличение лимфатических узлов, необъяснимая потеря веса, ночные поты и усталость. Если вы заметили у себя подобные признаки, не откладывайте визит к врачу.
СОВЕТ №2
Не стесняйтесь задавать вопросы своему врачу. При диагностике и лечении лимфомы важно понимать все аспекты вашего состояния. Подготовьте список вопросов о вашем диагнозе, вариантах лечения и возможных побочных эффектах, чтобы получить полную картину.
СОВЕТ №3
Ищите поддержку. Лимфома может быть тяжелым испытанием как физически, так и эмоционально. Присоединяйтесь к группам поддержки или общайтесь с людьми, которые прошли через подобный опыт. Это поможет вам справиться с эмоциональными трудностями и получить полезные советы.
СОВЕТ №4
Следите за своим образом жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек могут значительно улучшить ваше общее состояние и повысить эффективность лечения. Обсудите с врачом, какие изменения в образе жизни будут наиболее полезны для вас.