Рак лёгкого — одна из самых распространённых и опасных форм онкологии, угрожающая здоровью миллионов людей. В статье рассмотрим методы лечения, этиологию и прогноз заболевания, что поможет читателям понять природу болезни, её причины и современные подходы к терапии. Эти аспекты важны не только для пациентов и их близких, но и для всех, кто интересуется профилактикой и ранним выявлением рака лёгкого.
Методы лечения рака легкого
Специалисты отмечают, что рак легких продолжает оставаться одной из наиболее распространенных и угрожающих форм онкологических заболеваний. Ключевыми факторами риска являются курение, контакт с канцерогенными веществами и генетическая предрасположенность. Современные подходы к лечению включают хирургические операции, химиотерапию, радиотерапию, а также иммунотерапию, которая показывает обнадеживающие результаты. Прогноз для пациента во многом зависит от стадии заболевания на момент его выявления: на ранних этапах возможно достижение высокой выживаемости, в то время как запущенные случаи значительно снижают шансы на выздоровление. Врачи подчеркивают, что ранняя диагностика и регулярные медицинские обследования играют ключевую роль в повышении эффективности лечения и улучшении качества жизни пациентов.
Эксперты в области онкологии подчеркивают, что рак лёгкого остаётся одной из самых распространённых и опасных форм рака. Этиология заболевания включает в себя множество факторов, среди которых курение занимает лидирующие позиции. Однако, некурящие пациенты также могут столкнуться с этой болезнью из-за воздействия экологических факторов и генетической предрасположенности.
Современные методы лечения варьируются от хирургического вмешательства до химиотерапии и иммунотерапии, что позволяет индивидуализировать подход к каждому пациенту. Прогноз зависит от стадии заболевания и общего состояния здоровья пациента, но ранняя диагностика значительно увеличивает шансы на успешное лечение. Важно, чтобы пациенты были осведомлены о рисках и симптомах, что способствует более раннему обращению за медицинской помощью.

ЭПИДЕМИОЛОГИЯ
Рак лёгкого — наиболее распространённое злокачественное новообразование. С начала XX века заболеваемость населения выросла в несколько десятков раз. Особенно выражен её рост в индустриальноразвитых странах, где в структуре онкологической заболеваемости раклёгкого занимает первое место. Более чем в 20 странах рак лёгкого служит одной из главных причин смертности от злокачественных новообразований у мужчин. Рост заболеваемости данным злокачественным новообразованием свидетельствует об увеличении вредного воздействия современной индустрии на организм человека, что особенно заметно в странах Европы и Северной Америки. У мужчин рак лёгкого развивается в 8,7 раза чаше, чем у женщин.
Получить бесплатную консультацию
о лечении РАКА ЛЕГКОГО
Вы можете заполнив АНКЕТУ
и ли позвонив по телефону +380 (68) 743-41-43
| Аспект | Описание | Иллюстрация |
|---|---|---|
| Этиология (Причины) | Курение (активное и пассивное), воздействие асбеста, радона, других канцерогенов, генетическая предрасположенность, хронические заболевания легких. | [Изображение сигареты и легких] |
| Методы лечения | Хирургическое удаление опухоли, химиотерапия, лучевая терапия, таргетная терапия, иммунотерапия, паллиативная помощь. | [Изображение хирурга, химиотерапии, аппарата лучевой терапии] |
| Прогноз | Зависит от стадии заболевания, типа рака, общего состояния пациента, ответа на лечение. Ранняя диагностика значительно улучшает прогноз. | [График выживаемости по стадиям рака легкого] |
| Типы рака легкого | Немелкоклеточный рак легкого (аденокарцинома, плоскоклеточный рак, крупноклеточный рак) и мелкоклеточный рак легкого. | [Микроскопические изображения клеток разных типов рака] |
| Симптомы | Кашель (часто с кровью), одышка, боль в груди, потеря веса, утомляемость, рецидивирующие инфекции дыхательных путей. | [Изображение человека, кашляющего кровью] |
Интересные факты
Вот несколько интересных фактов о раке легкого, его лечении, этиологии и прогнозе:
-
Этиология и факторы риска: Основным фактором риска развития рака легкого является курение, которое отвечает за около 85% случаев заболевания. Однако, даже некурящие люди могут заболеть раком легкого, что связано с воздействием пассивного курения, загрязнением воздуха и генетической предрасположенностью.
-
Методы лечения: Лечение рака легкого может включать хирургическое вмешательство, химиотерапию, радиотерапию и таргетную терапию. Современные методы, такие как иммунотерапия, становятся все более популярными и эффективными, особенно для пациентов с метастатической формой заболевания. Иммунотерапия помогает организму распознавать и атаковать раковые клетки.
-
Прогноз: Прогноз при раке легкого зависит от стадии заболевания на момент диагностики. В ранних стадиях (I и II) пятилетняя выживаемость может достигать 60-80%, тогда как в поздних стадиях (III и IV) этот показатель значительно снижается, иногда до 5-10%. Однако, благодаря новым методам лечения, шансы на выживание и качество жизни пациентов улучшаются.
Эти факты подчеркивают важность ранней диагностики и индивидуального подхода к лечению рака легкого.

ЭТИОЛОГИЯ
Развитие рака легких обусловлено множеством факторов, включая влияние окружающей среды, условия труда, вредные привычки и личный образ жизни. На легочную ткань негативно воздействуют различные химические соединения, такие как полициклические ароматические углеводороды, которые содержатся в продуктах термической переработки угля и нефти (например, смолах, коксе, газах и других веществах). Также к канцерогенам относятся некоторые простые органические соединения (например, хлорметиловые эфиры, винилхлорид и другие), а также металлы и их соединения (мышьяк, хром, кадмий).
Среди факторов, способствующих развитию рака легких, следует выделить генетическую предрасположенность (наличие трех и более случаев заболевания в семье), а также экзогенные факторы (курение, загрязнение окружающей среды) и эндогенные факторы (возраст старше 50 лет, наличие хронических заболеваний легких и эндокринной системы).
Рак легких чаще всего диагностируется в правом легком (56%), преимущественно в верхней доле.
Рак легких является одним из наиболее распространенных онкологических заболеваний, и мнения о нем могут различаться в зависимости от знаний и опыта людей. Многие выделяют курение, воздействие токсичных веществ и наследственность как главные факторы риска. Лечение включает хирургические методы, химиотерапию и радиотерапию, однако выбор подхода зависит от стадии заболевания и общего состояния пациента. Прогноз часто обсуждается в контексте ранней диагностики: чем раньше будет выявлен рак, тем выше вероятность успешного лечения. К сожалению, многие пациенты обращаются за медицинской помощью на поздних стадиях, что значительно ухудшает прогноз. Важно помнить о профилактике и регулярных медицинских осмотрах, которые могут способствовать раннему выявлению заболевания.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
С клинической точки зрения рак лёгкого различают по темпу роста и прогнозу. Медленнее всего прогрессирует дифференцированный плоскоклеточный или железистый рак, быстрее — недифференцированный рак (мелкоклеточный, крупноклеточный). Недифференцированные формы заболевания характеризуются бурным развитием, быстрым и обильным лимфогенным, а также ранним гематогенным метастазированием.
У мужчин чаще отмечают плоскоклеточный рак (в 68% случаев), редко — аденокарциному (9%). У женщин аденокарцинома возникает в 4 раза чаше (до 40% случаев). При центральном раке лёгкого в большинстве случаев обнаруживают плоскоклеточную и недифференцированную формы, а аденокарциному в 4 раза чаше отмечают при периферическом раке. У лиц в возрасте моложе 40 лет чаще диагностируют недифференцированный рак.
Рак лёгкого метастазирует по лимфатическим путям и гематогенно. Лимфогенное метастазирование во внутригрудные лимфатическиеузлы происходит по путям лимфооттока. Гематогенные метастазы рака лёгкого локализуются чаще в печени, головном мозге, костях и надпочечниках. Быстрое и массивное метастазирование особенно характерно для мелкоклеточного рака легкого и малодифференцированной аденокарциномы.
Клиническая картина болезни зависит от клинико-анатомической формы и гистологической структуры опухоли, локализации, размеров и типа роста патологического образования, характера метастазирования, сопутствующих воспалительных изменений в бронхах и лёгочной ткани.
Для мелкоклеточного рака лёгкого характерны быстрое развитие, раннее интенсивное лимфогенное и гематогенное метастазированиеи плохой прогноз.

СИМПТОМАТИКА
Центральный рак (фото). Симптоматика центрального рака легких по патогенетическому механизму делится на три основные группы.
- Первичные (местные) симптомы, возникающие из-за формирования первичной опухоли в просвете бронха (кашель, кровохарканье, одышка и боли в грудной клетке), как правило, проявляются на ранних стадиях.
- Вторичные признаки, которые появляются в результате воспалительных осложнений, связанных с бронхогенным раком, или из-за регионарного и отдаленного метастазирования, а также вовлечения соседних органов, обычно возникают позже и свидетельствуют о более запущенном опухолевом процессе.
- Общие симптомы (слабость, повышенная утомляемость, потеря веса, снижение работоспособности и другие) являются следствием воздействия опухоли и сопутствующих воспалительных осложнений на организм.
Характер симптомов, время их появления и степень выраженности зависят от начальной локализации опухоли, ее роста (эндобронхиального или перибронхиального) и распространенности заболевания. Чем больше поражен бронх, особенно при экзофитном (эндобронхиальном) росте опухоли, тем ярче проявляются начальные симптомы и тяжелее осложнения, вызванные стенозом бронха(ов).
Одной из наиболее характерных особенностей центрального рака легких являются признаки обтурационного пневмонита, который протекает быстро, рецидивирует и развивается на фоне сегментарного или долевого ателектаза с характерной рентгенологической симптоматикой. У мужчин старше 50 лет, особенно среди курящих, появление рецидивирующего пневмонита вызывает подозрения на рак легких.
Кровохарканье, наблюдаемое у 50% пациентов, проявляется в виде алых прожилок крови в мокроте (реже мокрота может быть равномерно окрашена кровью). Мокрота, напоминающая «малиновое» желе, характерна для поздних стадий заболевания.
Боли в грудной клетке различной интенсивности на стороне поражения беспокоят 60% пациентов, хотя у 10% больных боли могут ощущаться и с противоположной стороны.
Кашель, который возникает рефлекторно на ранних стадиях заболевания, наблюдается у 80-90% пациентов. В начале он сухой и иногда надсадный. По мере прогрессирования рака легких (с увеличением обтурации бронха) кашель начинает сопровождаться выделением слизистой или слизисто-гнойной мокроты.
Интенсивность одышки, беспокоящей 30-40% пациентов, напрямую связана с размером просвета пораженного бронха. Она часто обусловлена сдавлением крупных вен и артерий легкого, сосудов средостения, плевральным выпотом, то есть гемодинамическими причинами.
Периферический рак (фото). Эта форма рака легких может долгое время развиваться без явных клинических симптомов, и, как правило, диагноз ставят на более поздних стадиях. Первые признаки появляются при давлении опухоли на близлежащие структуры и органы или при их прорастании.
Наиболее характерными симптомами периферического рака легких являются одышка и боли в грудной клетке.
Прорастание опухоли в бронх может сопровождаться кашлем и кровохарканьем, хотя эти симптомы, в отличие от центрального рака, не считаются ранними. Часто наблюдаются признаки общего воздействия опухоли на организм: слабость, повышение температуры, быстрая утомляемость, снижение работоспособности и другие.
На поздних стадиях заболевания, при распространении опухоли на крупный бронх и сужении его просвета, клиническая картина периферического рака становится схожей с центральной формой болезни, и результаты физикального обследования аналогичны для обеих форм рака легких. Однако, в отличие от центрального рака, при рентгенологическом исследовании на фоне ателектаза можно увидеть тень самой периферической опухоли. При периферическом раке опухоль часто прорастает в плевру, что приводит к образованию плеврального выпота.
«Полостная» форма периферического рака возникает в результате некроза и расплавления тканей в центре опухоли. Пациенты испытывают симптомы воспалительного процесса (кашель, небольшое количество мокроты, кровохарканье, повышение температуры). Деструкция опухоли чаще наблюдается у мужчин старше 50 лет при больших размерах опухолевого узла.
Рак верхушки легкого является разновидностью периферического рака. Клиническая картина в таких случаях обусловлена прорастанием опухоли в купол плевры, плечевое сплетение, поперечные отростки и дужки нижних шейных позвонков, а также симпатического ствола.
ДИАГНОСТИКА ПРИ РАКЕ ЛЕГКОГО
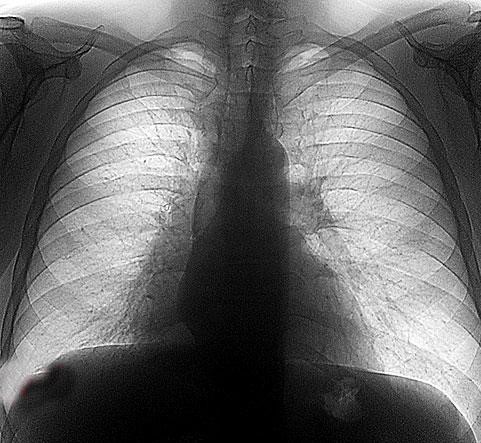
Рентгенологическое исследование — один из основных методов диагностики опухолей лёгкого, благодаря которому у 80% больных можно выявить заболевание, предположить характер опухоли, определить её распространённость, оценить состояние внутригрудных лимфатических узлов.
При «полостной» форме периферического рака на рентгенограммах и компьютерных томограммах можно оценить толщину стенок полости, их внутреннюю поверхность (шероховатая, бугристая), часто отмечают перемычки, воспалительные явленияв окружающей лёгочной ткани. В подобных случаяхпоказаны другие инструментальные методы диагностики болезни.
Наибольшие трудности для диагностики представляет пневмониеподобная форма периферического рака лёгкого, особенно бронхиолоальвеолярного.
Диагностировать периферический рак верхушки лёгкого рентгенологически несложно. Тень опухоли имеет слегка дугообразную, выпуклую книзу границу, верхние очертания сливаются с окружающими тканями. Возможна деструкция задних отрезков I—III рёбер, поперечных отростков нижних шейных и верхних грудных позвонков.
Все рентгенологические данные необходимо рассматривать в сочетании с результатами детального клинического обследования и других методов диагностики (КТ, МРТ, эндоскопического, хирургического и др.).
ЛЕЧЕНИЕ
Современные подходы к лечению немелкоклеточного рака легкого включают радиохирургию (в том числе метод КиберНож), лучевую терапию IMRT и химиотерапию. В международной практике широко применяется комбинированный подход, который объединяет эти методы: обширное облучение с использованием линейного ускорителя, точечное радиохирургическое удаление метастазов и опухолевых зон, расположенных рядом с критически важными структурами организма, а также таргетную химиотерапию. В настоящее время иммунотерапия находится на стадии клинических испытаний, особенно в сочетании с другими методами.
Хирургическое вмешательство и лучевая терапия, которые не всегда могут обеспечить необходимую дозу облучения без риска для здоровых тканей, постепенно уступают место более современным методам лечения рака легкого.
Лучевое лечение немелкоклеточного рака легкого может быть направлено на радикальное излечение или использоваться как паллиативное вмешательство. Существует два основных типа: радиохирургия и лучевая терапия (радиотерапия).
Радиохирургия считается наиболее прогрессивным методом радикального лечения рака легкого. Современные системы дистанционной радиохирургии, такие как КиберНож, позволяют воздействовать на опухоли в любой части легких, включая те, что находятся вблизи критических структур. Бескровность радиохирургии дает возможность удалять несколько метастазов в разных частях тела за один сеанс (фракцию) лечения.
Эффективность радиохирургического лечения рака легкого также обусловлена тщательной диагностикой, проводимой перед началом курса и в процессе лечения. Комплексные методы диагностики, такие как КТ, МРТ и ПЭТ, используемые в онкоцентрах с КиберНожом, значительно повышают точность лечения и помогают выявить возможные метастазы.
При радикальной лучевой терапии рассчитывают на длительный и устойчивый эффект, достигаемый за счет уничтожения всех клеток первичной опухоли и внутригрудных метастазов в зоне облучения. В случаях малодифференцированных форм рака в поле облучения также включаются надключичные зоны. Лучевая терапия IMRT обеспечивает более высокую точность и эффективность благодаря возможности значительной модификации контура облучающего пучка.
Радикальная лучевая терапия (суммарная очаговая доза не менее 60—80 Гр) может быть назначена пациентам с раком легкого I—II стадии. Паллиативная лучевая терапия (суммарная очаговая доза не более 45 Гр) планируется для больных раком легкого III стадии.
К противопоказаниям для лучевого лечения относятся обильное кровохарканье или кровотечение, опухолевый плеврит, множественные отдаленные метастазы, обширное прорастание первичной опухоли или метастазов в сосуды средостения, пищевод, трахею, лейкопению (менее 3х10^9/л), тромбоцитопению (менее 10х10^9/л), тяжелую стенокардию, инфаркт миокарда, декомпенсированные формы легочно-сердечной, сердечно-сосудистой, печеночной и почечной патологии.
Несмотря на появление новых методов, хирургическое лечение пациентов с резектабельными формами рака легкого по-прежнему считается радикальным методом, который может привести к полному излечению.
К основным условиям радикальности операции относятся:
- удаление легкого или его доли с регионарно зависимыми лимфатическими узлами и окружающей клетчаткой в пределах здоровых тканей;
- отстояние линии пересечения бронха на 1.5—2 см от видимого края опухоли;
- отсутствие опухолевых клеток в краях пересеченных бронха, сосудов и дополнительно резецированных органов и тканей.
Важно отметить, что успешность хирургического лечения рака легкого значительно зависит от возможности раннего выявления заболевания, когда опухоль еще поддается операции, а пациент способен перенести серьезное хирургическое вмешательство и последующую химиотерапию.
Операция на легком при раке нецелесообразна в следующих случаях:
- морфологически подтвержденные метастазы в отдаленных органах (кроме надпочечника и головного мозга) и лимфатических узлах;
- обширное прорастание опухоли или метастазов в аорту, верхнюю полую вену, пищевод и противоположный главный бронх, что делает невозможным их резекцию;
- метастатическое поражение париетальной плевры с канцероматозным плевритом.
Комбинированные операции с резекцией бифуркации трахеи, предсердия, пищевода, аорты и верхней полой вены могут быть радикальными вмешательствами.
При периферическом раке легкого размером до 3 см возможно проведение экономной сублобарной резекции — классической сегментэктомии с отдельной обработкой элементов корня сегмента, обязательной ревизией легочных и бронхопульмональных лимфатических узлов и срочным морфологическим исследованием. Если в них обнаруживаются метастазы, рекомендуется выполнить лобэктомию.
Химиотерапия при немелкоклеточном раке легкого показана в случаях противопоказаний к хирургическому и лучевому лечению.
В различных комбинациях назначаются следующие препараты: доксорубицин, цисплатин, винкристин, этопозид, циклофосфамид, метотрексат, блеомицин, нитрозометилмочевина, винорелбин, паклитаксел, доцетаксел, гемцитабин и другие. Обычно проводят до 6 курсов химиотерапии с интервалами 3—4 недели. Объективное улучшение (частичная резорбция первичной опухоли, регионарных и отдаленных метастазов) наблюдается у 6—30% пациентов, однако полная резорбция встречается редко. Химиотерапия менее эффективна при метастазах в костях, головном мозге и печени.
Сочетание химиотерапии с лучевым лечением (возможно одновременное или последовательное применение) дает лучшие результаты. Химиолучевая терапия основывается на возможности как аддитивного эффекта, так и синергизма, без увеличения побочных токсических эффектов.
Комбинированное лечение. Сочетание радиотерапии с лучевой терапией, лекарственным противоопухолевым лечением или иммунотерапией повышает эффективность лечения пациентов с немелкоклеточным раком легкого II—III стадии. На практике встречаются различные варианты применения каждого из методов, например, предварительная лучевая терапия перед хирургическим вмешательством с последующим точечным удалением метастазов и курсом химиотерапии.
ПРОГНОЗ
Оценить прогноз лечения больных немелкоклеточным раком лёгкого весьма сложно. Лечебная тактика из-за биологических особенностей заболевания и многообразия гистологических структур опухоли бывает неоднозначна. Излечить больного помогает радиохирургия или хирургическое вмешательство (при совокупности благоприятствующих факторов). Среди оперированных больных 5-летняя выживаемость составляет около 35%. Основными факторами прогноза считают стадию заболевания, гистологическую структуру опухоли и степень дифференцировки, радикальность лечения.
При немелкоклеточном раке лёгкого IV стадии возможна лишь лекарственная противоопухолевая или симптоматическая терапия, в качестве которой часто применяется лучевая терапия.
Получить бесплатную консультацию специалиста
по лечению данного заболевания Вы можете заполнив анкету
Клиники, лечащие Рак легкого: методы лечения, этиология, прогноз. Фото:
Профилактика рака легкого
включает в себя комплекс мероприятий, направленных на снижение риска развития этого заболевания. Основные факторы, способствующие возникновению рака легкого, включают курение, воздействие канцерогенов, а также наследственную предрасположенность. Поэтому ключевыми аспектами профилактики являются:
- Отказ от курения: Курение является основным фактором риска развития рака легкого. Отказ от курения значительно снижает вероятность заболевания. Для тех, кто уже курит, рекомендуется обратиться за помощью к специалистам для разработки индивидуальной программы по отказу от курения.
- Избегание пассивного курения: Пассивное курение также увеличивает риск развития рака легкого. Поэтому важно избегать мест, где курят, и создавать бездымную среду в домашних условиях.
- Снижение воздействия канцерогенов: Люди, работающие в условиях повышенного риска (например, на химических заводах, в шахтах), должны соблюдать правила безопасности и использовать средства индивидуальной защиты. Также важно избегать контакта с асбестом и другими известными канцерогенами.
- Здоровый образ жизни: Правильное питание, регулярные физические нагрузки и поддержание нормального веса способствуют укреплению иммунной системы и снижению риска развития различных заболеваний, включая рак легкого. Рекомендуется включать в рацион больше фруктов, овощей и продуктов, богатых антиоксидантами.
- Регулярные медицинские осмотры: Профилактические осмотры и скрининг на рак легкого, особенно для людей из группы риска (курильщики, люди с наследственной предрасположенностью), могут помочь в раннем выявлении заболевания. Рентгенография грудной клетки и низкодозная компьютерная томография являются эффективными методами для ранней диагностики.
- Информированность и образование: Повышение осведомленности о факторах риска и симптомах рака легкого может способствовать более раннему обращению за медицинской помощью. Образовательные программы и кампании по профилактике рака легкого могут помочь людям лучше понять важность профилактических мер.
Следуя этим рекомендациям, можно значительно снизить риск развития рака легкого и улучшить общее состояние здоровья. Профилактика является важным аспектом борьбы с этим заболеванием и требует комплексного подхода как со стороны индивидуумов, так и со стороны общества в целом.
Вопрос-ответ
Каков прогноз жизни при раке легких?
Прогноз при раке легких зависит от стадии и типа клеток, а также приверженности пациента лечению. Без вмешательства врача до 90% пациентов погибают в течение первых 2-х лет. Лечение дает хороший результат: до 80% на 1-2-й стадиях выживают. На 3-4-й стадиях выживаемость более 5 лет считается приемлемой.
Каковы методы лечения рака легких?
Сегодня рак легкого эффективно лечится сразу по нескольким направлениям, включая хирургическое вмешательство, лучевую и химиотерапию, таргетную и иммунотерапию, а также комбинацию данных методов.
Наиболее эффективным методом лечения рака легкого является?
Таргетная и иммунотерапия — наиболее эффективные медикаментозные методы лечения рака легкого. Они позволяют контролировать заболевание годами даже на поздних стадиях.
Можно ли навсегда вылечить рак легких?
Сегодня применение таргетной терапии позволяет существенно увеличить продолжительность и качество жизни таких пациентов, но полное излечение запущенного рака легких пока невозможно.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как курение или наследственная предрасположенность. Раннее выявление рака лёгкого значительно увеличивает шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на симптомы, такие как постоянный кашель, одышка или необъяснимая потеря веса. Если вы заметили что-то необычное, не откладывайте визит к врачу для диагностики.
СОВЕТ №3
Изучите доступные методы лечения рака лёгкого, включая хирургическое вмешательство, химиотерапию и радиотерапию. Обсудите с врачом, какой подход будет наиболее эффективным в вашем случае.
СОВЕТ №4
Поддерживайте здоровый образ жизни, включая сбалансированное питание и физическую активность. Это поможет укрепить иммунную систему и улучшить общее состояние здоровья во время лечения.