Язва желудка и двенадцатиперстной кишки — серьезные заболевания, требующие внимательного лечения. В статье рассмотрим эффективные таблетки, которые облегчают симптомы язвы, ускоряют заживление и предотвращают рецидивы. Знание о лучших медикаментах поможет пациентам и врачам обоснованно выбирать терапию, что важно для здоровья и качества жизни.
Что такое язвенная болезнь
Хронические расстройства желудочно-кишечного тракта, как правило, имеют циклический характер, с обострениями, которые чаще всего происходят весной и осенью. Из-за множества негативных факторов, как внешних, так и внутренних, многие люди сталкиваются с такими заболеваниями, как гастрит, гастродуоденит и другими воспалительными процессами в пищеварительной системе.
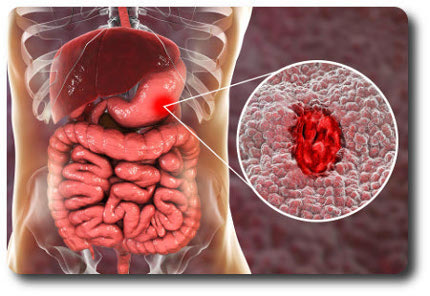
Язвенная болезнь желудка представляет собой состояние, при котором на внутренней поверхности органа периодически образуются язвы. Эти дефекты могут также возникать в двенадцатиперстной кишке, особенно в ее луковице. Под воздействием пепсина, соляной кислоты и желчи происходит разрушение слизистого и подслизистого слоев. Агрессивное влияние желудочного сока приводит к трофическим изменениям и функциональным нарушениям.
Язвенная болезнь желудка и двенадцатиперстной кишки: симптомы и лечение
Специалисты подчеркивают, что выбор эффективных медикаментов для терапии язвы желудка и двенадцатиперстной кишки должен основываться на индивидуальных характеристиках пациента и стадии заболевания. Наиболее часто применяются ингибиторы протонной помпы, такие как омепразол и лансопразол, которые помогают снизить кислотность и способствуют заживлению слизистой. Также рекомендуется использовать антациды, которые быстро нейтрализуют желудочную кислоту, и препараты с висмутом, обладающие защитными свойствами. Важно помнить, что лечение должно быть комплексным и включать не только медикаментозную терапию, но и изменения в образе жизни, такие как соблюдение диеты и отказ от вредных привычек. Регулярные консультации с врачом помогут подобрать наилучший план лечения и предотвратить рецидивы.
Эксперты в области гастроэнтерологии подчеркивают, что выбор таблеток для лечения язвы желудка и двенадцатиперстной кишки должен основываться на индивидуальных особенностях пациента и стадии заболевания. Наиболее эффективными считаются ингибиторы протонной помпы, такие как омепразол и лансопразол, которые способствуют снижению кислотности и ускоряют заживление слизистой оболочки. Антациды, например, алюминий и магний, также могут быть полезны для быстрого облегчения симптомов. Кроме того, важно учитывать необходимость эрадикации Helicobacter pylori, для чего применяются антибиотики в комбинации с другими препаратами. Комплексный подход к лечению, включающий диету и изменение образа жизни, способствует более эффективному восстановлению.

Причины язвы желудка
У нашего желудка есть специальная система защиты, которая не дает соляной кислоте и компонентам пищи разрушать его слизистую оболочку. Это слизь, бикарбонаты и клетки иммунитета. Нарушение такой защиты приводит к появлению язвы желудка.
Практически всегда возбудителем язвы является бактерия хеликобактер пилори, которая разрушает слизистую оболочку желудка и повышает продукцию соляной кислоты. Желудочный сок для большинства других микроорганизмов является несовместимым с жизнью, однако хеликобактер прекрасно себя в нем чувствует, и даже увеличивает свою активность с повышением кислотности. Именно этот факт долгое время не давал медицинскому сообществу признать существование этой бактерии, потому что столетиями закрепилась догма о невозможности обитания чего-либо живого в соляной кислоте.
В научном мире есть и скептики, и энтузиасты. Для того, чтобы доказать существование хеликобактер, австралийскому ученому Барри Маршаллу пришлось сознательно себя заразить этой бактерией. В результате спустя 10 дней он заболел гастритом. Маршалл не остановился на достигнутом, и продемонстрировал успешное лечение гастрита висмутом и метронидазолом. А затем совместно с ученым Робином Уорреном он доказал эффективность антибиотиков для лечения заболеваний желудка. Открытие хеликобактер пилори имеет огромное значение для понимания причин и лечения гастрита и язвы. Ранее операция считалась наиболее эффективным средством лечения язвы желудка. Она заключалась в удалении части желудка, или отсечении нервных окончаний, для снижения продукции соляной кислоты. Теперь, язву желудка лечат консервативно, и крайне редко прибегают к кардинальным мерам.
Итак, мы выяснили, что причиной язвы желудка является бактерия хеликобактер пилори. Считается, что эта бактерия есть практически у всех людей. Если бы представилась возможность протестировать все население земного шара на наличие этого микроорганизма, то высока вероятность того, что он бы обнаружился в каждом случае. Заразиться хеликобактер совершенно элементарно – воздушно-капельным и контактно-бытовым путем – через посуду и предметы обихода.
Считается, что “заразиться” язвой желудка можно и через поцелуй.Определенная доля правды в этом есть. Но совершенно необязательно у всех, кому бактерия хеликобактер передалась таким образом, возникнет язва.
У большинства людей настолько хорошо развит иммунитет, что хеликобактер пилори живет в желудке всю жизнь никак себя не проявляя.
Какие же причины снижения защитных свойств желудка? Еще до революционного открытия хеликобактер считалось, что язва желудка является болезнью “нервов”, вредных привычек и неправильного питания. Рациональное зерно в этом есть, поэтому давайте разберем подробнее каждую из причин развития язвы желудка:
- Состояние нервной системы. Желудок – самый стрессозависимый орган после сердца. Доказано, что характер человека имеет непосредственное отношение к развитию язвы. Тревога, неуверенность в себе, депрессия, злость, зависть и гнев – эти деструктивные эмоции буквально поедают нас изнутри. Это, конечно, образное выражение. На самом деле, стресс приводит к увеличению секреции ферментов и соляной кислоты, а с другой стороны — вызывает спазм кровеносных сосудов желудка, благодаря чему нарушается его нормальное питание и выработка механизмов защиты – слизи и иммунных клеток. Таким образом, создаются идеальные условия для развития хеликобактер пилори. В общем, язва желудка “на нервной почве” – достаточно распространенное явление, и лучше бы нам постараться исключить стресс из нашей жизни.
- Вредные привычки. Курение вызывает обильное слюноотделение, благодаря чему вредные вещества попадают в желудок, вызывая воспаление его стенок. Кроме того, происходит спазм сосудов желудка и снижение иммунной защиты.
Курение при язве желудка – очень нежелательная привычка, которая резко снижает эффективность лекарств.
Алкоголь стимулирует секрецию соляной кислоты и вызывает ожог слизистой оболочки желудка. То есть можно сказать, что спиртные напитки “для язвы”, а не “от” нее. Поэтому лечение язвы желудка спиртом (в любом виде) – полнейший абсурд. Спиртовыми растворами даже раны на коже нельзя обрабатывать! Алкоголь приносит субъективное облегчение только за счет седативного и обезболивающего эффекта, но ни в коем случае не лечит.
- Лекарственные препараты. Самыми популярными препаратами, вызывающими воспаление слизистой оболочки желудка, а в итоге и язву желудка, являются нестероидные противовоспалительные препараты (НПВС), препараты железа, некоторые гормоны и антикоагулянты. Чаще всего бесконтрольно принимают НПВС – любая боль, температура, простуда, воспаление, — и аспирин, анальгин, ибупрофен или диклофенак всегда под рукой. Это не безобидные лекарства, поэтому всегда нужно помнить о побочных эффектах и соблюдать дозировку.
Для того, чтобы снизить побочные эффекты НПВС препаратов на желудок, их необходимо принимать после еды и запивать достаточным количеством воды. Аспирин рекомендуют принимать либо в растворенном виде (шипучие таблетки, пакетики с порошком), либо измельчить таблетку. Так вы снижаете риск длительного точечного контакта препарата и слизистой оболочки.
- Неправильное питание. В настоящее время ведутся споры по поводу роли питания в развитии язвы желудка. Раньше этот факт был неоспорим – острая, жирная, соленая, грубая, неправильно приготовленная пища может спровоцировать язву. Но с появлением данных о хеликобактер, еду рассматривают как второстепенный фактор. Это очень удобно, ведь намного легче принять антибиотик, чем пересмотреть свой образ жизни.
Некоторые ученые заявляют о том, что наша пищеварительная система рассчитана на любую пищу, и ее невозможно испортить перекусами “на бегу” и нерегулярным питанием всухомятку. Возможно. Но посмотрите, что мы едим. В нашу жизнь прочно зашли ароматизаторы, усилители вкуса, сахарозаменители, эмульгаторы, консерванты, и прочие пищевые добавки. Естественная защита желудка просто не справляется со своей задачей, в результате получаются прекрасные условия для агрессии хеликобактер.
- Наследственность. Если у ваших близких есть язва, то есть вероятность, что она будет и у вас. По наследству передается строение слизистой оболочки желудка и количество выработки соляной кислоты.
| Название препарата | Действующее вещество | Механизм действия |
|---|---|---|
| Омепразол | Омепразол | Ингибитор протонной помпы, снижает выработку соляной кислоты |
| Пантопразол | Пантопразол | Ингибитор протонной помпы, снижает выработку соляной кислоты |
| Ранитидин | Ранитидин | Блокатор H2-гистаминовых рецепторов, снижает выработку соляной кислоты |
| Фамотидин | Фамотидин | Блокатор H2-гистаминовых рецепторов, снижает выработку соляной кислоты |
| Де-Нол | Висмута трикалия дицитрат | Обладает вяжущим, противовоспалительным и антибактериальным действием |
| Вентер | Сукральфат | Образует защитную пленку на поверхности язвы |
| Гастроцепин | Пирензепин | М-холиноблокатор, снижает выработку соляной кислоты |
| Альмагель | Алгелдрат + Магния гидроксид | Антацид, нейтрализует соляную кислоту |
| Фосфалюгель | Алюминия фосфат | Антацид, нейтрализует соляную кислоту |
| Гевискон | Натрия альгинат + Кальция карбонат + Натрия гидрокарбонат | Образует защитный барьер на поверхности содержимого желудка |
Интересные факты
Вот несколько интересных фактов о лечении язвы желудка и двенадцатиперстной кишки:
-
Комбинированная терапия: Наиболее эффективным методом лечения язвы является комбинированная терапия, которая включает антациды, ингибиторы протонной помпы (ИПП) и антибиотики. ИПП, такие как омепразол и лансопразол, помогают снизить уровень кислоты в желудке, что способствует заживлению язв и уменьшению симптомов.
-
Роль Helicobacter pylori: Около 70-90% язв желудка и 90% язв двенадцатиперстной кишки связаны с инфекцией бактерией Helicobacter pylori. Лечение этой инфекции с помощью антибиотиков является ключевым шагом в устранении причины язвы и предотвращении рецидивов.
-
Побочные эффекты и риски: Долгосрочное использование некоторых препаратов, таких как ИПП, может привести к побочным эффектам, включая риск инфекций, дефицит витамина B12 и остеопороз. Поэтому важно, чтобы лечение проводилось под контролем врача, который сможет подобрать оптимальную схему терапии и минимизировать риски.

Симптомы
Симптомы заболевания у большинства людей имеют характерный вид. В редких случаях наблюдаются стертые или атипичные проявления. Признаки зависят от локализации дефектов, их количества и степени разрушения тканей. При появлении язвы необходимо как можно скорее начать лечение, так как существует высокая вероятность негативных последствий.
Следует обратить внимание на характерные симптомы язвенной болезни желудка:
- Боли, возникающие ночью или перед приемом пищи, когда человек голоден — это основной признак. Если язвы расположены в желудке, дискомфорт появляется примерно через 15 минут после еды. Это позволяет отличить их от язв в двенадцатиперстной кишке, когда неприятные ощущения возникают через 1,5-2 часа и могут иррадиировать в область груди и лопатки.
- Изжога, усиливающаяся ночью или утром.
- Рвота с кислым привкусом, которая может происходить даже без предшествующей тошноты.
- Отрыжка с горьким или кислым вкусом, иногда с забросом содержимого желудка в пищевод.
- Ощущение тяжести в животе и быстрое насыщение.
- Нарушения моторики — запоры, нестабильный стул, метеоризм, непереносимость некоторых продуктов.
- Астено-вегетативные симптомы — учащенное сердцебиение, периодическая тахикардия, утомляемость, низкое артериальное давление.
- Появление белого налета на языке.
- Сухость кожи, ломкость волос и ногтей.
Важно! Учитывая преобладание парасимпатической нервной системы, могут наблюдаться неспецифические симптомы: потливость рук и ног, периодические нарушения кровообращения, проявляющиеся в виде похолодания конечностей и появления сосудистой сетки, а также красный дермографизм.
Мнения о лучших препаратах для лечения язвы желудка и двенадцатиперстной кишки различаются в зависимости от личного опыта и состояния здоровья. Многие пациенты отмечают эффективность ингибиторов протонной помпы, таких как омепразол и пантопразол, которые помогают снизить кислотность и способствуют заживлению язв. Другие пользователи делятся положительными отзывами о препаратах с висмутом, создающих защитную пленку на слизистой оболочке. Однако не все так просто: некоторые сталкиваются с побочными эффектами, такими как головная боль или расстройства пищеварения. Важно помнить, что выбор медикаментов должен основываться на рекомендациях врача, так как самолечение может привести к осложнениям. В целом, пациенты подчеркивают, что комплексный подход, включающий диету и изменения в образе жизни, играет не менее важную роль в лечении язвы.
Осложнения
При язве чаще всего отмечаются неблагоприятные последствия. Поэтому гастроэнтерологи стараются держать под наблюдением пациентов с хроническими процессами. Симптомы осложнения язвенной болезни зависят от варианта нарушения целостности слизистой оболочки.
Самое частое состояние — кровотечение. Оно возникает вследствие повреждения сосуда в области дефекта. Главными признаками является рвота с примесью крови темно-коричневого цвета и темный кал. Оттенок обусловлен реакцией гемоглобина с соляной кислотой. Для больного характерна бледность кожных покровов, железодефицитная анемия, слабость, утомляемость.
Перфорация язвы — другое грозное осложнение. В этом случае разрушение всех слоев стенки желудка приводит к проникновению кислого содержимого в брюшную полость. Возникает воспаление брюшины — перитонит. Такой больной нуждается в немедленной госпитализации в хирургию, где проведут оперативное лечение.
Пенетрация (проникновение) проявляется симптомами повреждения органа, который граничит с местом язвы желудка. При расположении очага возле поджелудочной железы отмечаются признаки острого панкреатита. Если дефект был возле кишечника, может возникнуть непроходимость и воспалительный процесс.
Образование рубцовой ткани в местах физиологического сужения приводит к стенозу привратника. В этом случае затрудняется прохождение пищи по ЖКТ, нарушается нормальная моторика пищеварительного тракта.
В местах язвенных очагов, которые не заживают длительное время, происходит перерождение тканей. Развивается малигнизация, которая приводит к летальному исходу.
В случае возникновения хирургических осложнений для диагностики необходимо провести эндоскопическое исследование с биопсией. С помощью инвазивного вмешательства можно провести коагуляцию сосуда при кровотечении, удаление дефекта.

Диагностика
Появление клинических симптомов заболевания требует подтверждения с использованием дополнительных методов. Диагностика язвенной болезни включает в себя оценку объективного состояния пациента и проведение инструментальных исследований.
При осмотре пациента важными диагностическими критериями являются результаты пальпации, перкуссии и визуального осмотра. С высокой степенью вероятности можно заподозрить язвенную болезнь, если выявляются положительные симптомы Василенко, Менделя, Опенховского и Боаса.
Наиболее информативным методом является эндоскопия. В процессе ФГДС выполняется биопсия и уреазный тест, что позволяет обнаружить Хеликобактер пилори, а также уточнить наличие язвенных дефектов, их распространение, локализацию и стадию заболевания.
Дополнительно назначаются и другие виды исследований, среди которых:
- Анализы крови — общий, биохимический и серологический для выявления патогенного возбудителя.
- Анализ кала на скрытую кровь.
- рН-метрия для определения уровня кислотности в желудке.
- Электрогастроэнтерография.
- Антродуоденальная манометрия.
- Рентгенография желудка с контрастным веществом.
Схемы лечения язвы желудка
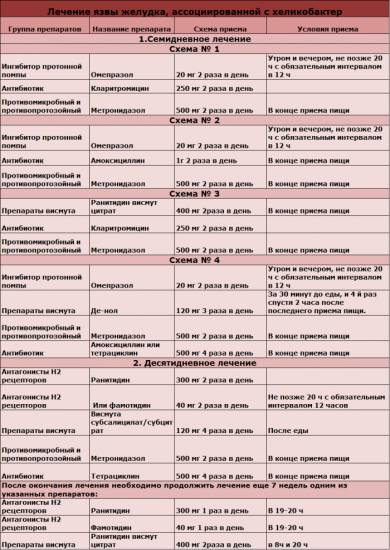
Для лечения язвы желудка, вызванной хеликобактер пилори применяют антибиотики. Схемы лечения язвы желудка, вызванной хеликобактер пилори:
Если диагностика не выявила бактерию хеликобактер пилори, то в таком случае антибиотики не нужны. Задачей лечения будет снижение кислотности желудочного сока и заживление язвы.
Схема лечения язвы желудка, не вызванной бактерией хеликобактер:
Если язву спровоцировал стресс, то врач может дополнительно назначить успокоительные препараты.
В качестве обезболивающих средств при язве желудка применяют спазмолитики.
Несмотря на то, что схемы лечения прописаны достаточно подробно, заниматься самолечением язвы категорически не рекомендуется! Равно как и пытаться ее лечить народными методами. Это нешуточное заболевание, которое требует серьезного отношения. К счастью, современная медицина обладает достаточным арсеналом средств, которые позволяют вылечить язву желудка консервативно, то есть без операции. Важно только вовремя обратиться к врачу.
Лечение язвенной болезни желудка
Появление симптомов заболевания побуждает пациента обратиться за медицинской помощью. Врач оценивает необходимость лечения, основываясь на проявлениях болезни и результатах дополнительных исследований. Если есть подозрения на возможные осложнения, может быть рекомендовано хирургическое вмешательство. В противном случае гастроэнтеролог предлагает консервативные методы терапии.
Лечение язвенной болезни желудка включает в себя применение лекарственных средств, физиотерапевтические процедуры и альтернативные методы.
Терапия ИПП
ИПП или ингибиторы протонного насоса – это таблетки для лечения язвенной болезни желудка, которые направлены на блокирование образования соляной кислоты. Медикаменты этой группы получили своё название оттого, что выполняют работу насоса в мембранах клеток, которые выделяют желудочный сок.
Для того чтобы снизить проявление симптомов недуга, пациентам показан приём:
Препарат «Лансопразол»
- Лансопразола – препарат, ускоряющий обмен водородных ионов. Вне зависимости от причин формирования, снижает выделение соляной кислоты, непосредственно перед попаданием в полость поражённого органа;
- Омепразола – способен проникать между мембранами слизистого слоя желудка, тем самым способствует снижению кислотности;
- Рабепразол – является губительным для бактерии Хеликобактер пилори. Действует довольно быстро и защищает оболочку примерно двое суток;
- Эзомепразол – препарат правовращающегося изомера Омепразола, обладающий аналогичным действием.
Спазмолитики
При сильных болевых ощущениях врач может назначить обезболивающие лекарства. Не рекомендуется самостоятельно использовать такие препараты, так как это может затруднить точную диагностику и привести к нежелательным последствиям.
Папаверин
Помогает ненадолго снять боль, расслабить мышцы внутренних органов и расширить кровеносные сосуды. Если боли сильные, то эффекта от него мало. Дозировка назначается индивидуально.
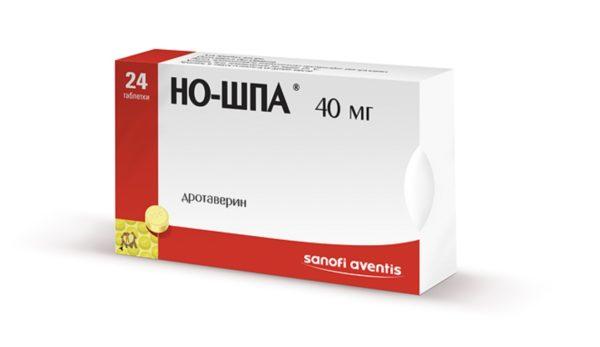
Но-шпа
Одно из самых востребованных средств для снятия боли — Но-шпа. Этот препарат помогает блокировать усвоение кальция клетками, что приводит к расслаблению мышц и устранению спазмов. Дозировка подбирается индивидуально для каждого пациента.
При наличии язвы желудка лечение с использованием данных препаратов должно осуществляться исключительно под наблюдением врача. Самостоятельное применение может вызвать негативные последствия и ухудшить состояние пациента. Для получения дополнительной информации о тошноте и болях в животе, ознакомьтесь с материалами по ссылке.
Блокаторы гистаминовых рецепторов
Таблетки от язвы желудка этой группы предназначены для устранения кислотозависимых недугов ЖКТ, которым является подобное расстройство. В случаях формирования язвенного поражения этого органа назначают:
- Ранитидин – приводит в норму рН в желудке и снижает выработку соляной кислоты. В зависимости от того, какая дозировка была назначена пациенту, защищает слизистую на протяжении одних суток;
- Низатидин – подавляет выделение соляной кислоты;
- Роксатидин – направлен на нормализацию кислотно-щелочного баланса, снижает выработку кислого содержимого, быстро всасывается организмом и эффективен на протяжении долгого времени;
- Фамотидин – угнетает выделение соляной кислоты, также направлен на защиту слизистой от различных раздражителей;
- Циметидин.
Из всего вышесказанного следует, что блокаторы гистаминовых рецепторов назначают только в тех случаях, когда подобное расстройство протекает с высоким уровнем кислотности.
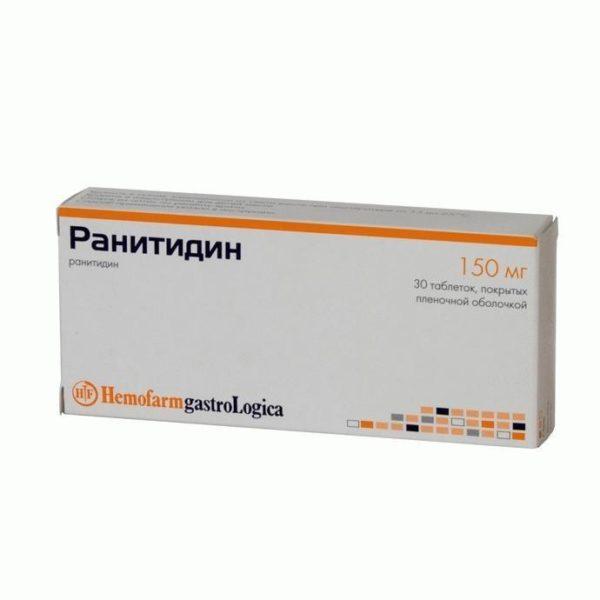
Ранитидин
Применение данного препарата помогает восстановить pH-баланс, снижает выработку соляной кислоты и защищает поврежденные стенки в течение 24 часов.
Рекомендуется принимать по 150 мг дважды в день или 300 мг один раз в сутки. Продолжительность лечения составляет от 4 до 8 недель.
Низатидин
На протяжении 12 часов после использования угнетающе воздействует на выработку желудочного сока, снижая воздействие ферментов, которые провоцируют увеличение показателя кислотности.
Для профилактики развития язвы желудка пациентам назначают по 150 мг средства 1 раз в сутки. При лечении патологии – 150 мг дважды в сутки.
Гастропротекторы и репаранты
Гастропротекторы – это группа лекарственных средств, предназначенных для защиты повреждённой слизистой оболочки желудка от воздействия соляной кислоты, пепсина и других раздражающих веществ, которые попадают в организм с пищей.
Репаранты – это препараты, способствующие улучшению процессов регенерации желудочной оболочки.
Наиболее эффективными средствами из этой категории являются:
- Сукральфат – обладает множеством полезных свойств, включая противоязвенное, обволакивающее, защитное и антацидное действие. Он не воздействует на здоровую слизистую, но при наличии язвенной болезни образует защитную плёнку вокруг язв. Также способствует снижению уровня соляной кислоты;
- Солкосерил считается одним из самых сильных репарантов при язве желудка. Он не только восстанавливает целостность оболочки, но и способствует заживлению язв и улучшению клеточного обмена;
- Биогастрон – отличается выраженным противовоспалительным эффектом;
- Актовегин обладает аналогичными свойствами, как и Солкосерил;
- Висмута трикалия дицитрат – оптимальный препарат на основе висмута для лечения данного заболевания. При высокой кислотности он образует защитную плёнку, которая покрывает поражённые участки слизистой. Кроме того, он направлен на подавление основного возбудителя болезни;
- Амиглурацил – это не только репарант, но и анаболик, который участвует в процессе заживления язв и укрепления иммунной системы;
- Метилурацил – представляет собой иммуностимулятор, анаболик и репарант, который способствует рубцеванию язв и обновлению клеток.
Солкосерил
Является мощным репарантом и цитопротектором. Медикамент помогает восстановить слизистую желудка, заживляет язвы и улучшает обмен клеток. Прописывают Солкосерил на стадии ремиссии после активного противомикробного лечения.
Назначается в уколах. Дозировка устанавливается индивидуально, исходя из анамнеза и запущенности патологии. Курс терапии варьируется в пределах 30-60 дней.
Де-нол
Препарат, содержащий висмут, способствует образованию защитной слизи. Он образует обволакивающий слой на поврежденной поверхности органов, обеспечивая защиту от негативного воздействия соляной кислоты, продуктов жизнедеятельности бактерий и ферментов. У этого лекарства также наблюдается противомикробное действие.
Дозировка и продолжительность курса лечения определяются индивидуально, принимая во внимание особенности организма, возраст пациента и степень запущенности заболевания. Обычно рекомендуемая дозировка выглядит следующим образом:
| Возраст пациента | Дозировка |
|---|---|
| Старше 14 лет | 1 таблетка 4 раза в день |
| 8-14 лет | 1 таблетка 2 раза в день |
| 4-8 лет | 8 мг препарата на каждый килограмм веса, разделенное на 2 приема |
Антибиотики в лечении
Главной группой лекарств от язвы желудка являются антибиотики, поскольку именно они направлены на ликвидацию патологического микроорганизма. Особенность их применения заключается в том, что Хеликобактер пилори может к некоторым из них приспосабливаться, отчего медикамент утратит свои свойства. Из-за этого, продолжительность курса приёма таких лекарств длится примерно неделю, после чего они могут быть заменены на аналоги.
Наиболее действенными антибиотиками при терапии подобного расстройства считаются:
- Кларитромицин – представляет собой полусинтетический антибиотик, который отличается тем, что устойчив к разрушительному влиянию высокого уровня кислотности желудочного сока. Он быстро усваивается, хорошо распространяется по тканям поражённого органа, а также имеет продолжительнее время полувыведения. На фоне этих факторов данный препарат является основой для лечения язвенной болезни;
- Амоксициллин – такой антибиотик представляет пенициллиновую группу. Так же, как и предыдущий препарат, устойчив к агрессивной среде желудочной флоры, практически полностью усваивается и очень быстро распространяется по поражённым тканям. Характеризуется тем, что дольше остаётся в организме, отчего при такой болезни его принимают не четыре раза в сутки, а два;
- Метронидазол – обладает противомикробным и противопротозойным действием, что делает его жизненно важным веществом. Это аналог природных антибиотиков, который направлен на разрушение ДНК различных болезнетворных микроорганизмов;
- Тетрациклин – известен своим бактериостатическим действием, что влечёт за собой гибель бактерий.
Применение таких антибиотиков показано в первую неделю острого проявления симптоматики заболевания.
Кларитромицин
Это полусинтетическое средство обладает высокой устойчивостью к воздействию соляной кислоты. Препарат быстро усваивается и хорошо распределяется по тканям организма. Эти характеристики делают его эффективным в борьбе с патогенными микроорганизмами.
Рекомендуемая суточная доза составляет от 0,25 до 1 грамма. Продолжительность курса лечения определяется индивидуально, в зависимости от общего состояния пациента.
Метронидазол
Медикамент имеет широкий спектр действия, являясь противомикробным и противопротозойным средством. Его действие направлено на уничтожение болезнетворных микроорганизмов.
При приеме Метронидазола нельзя употреблять спиртное, поскольку происходит активная реакция между веществами, что может стать причиной печальных последствий.
Дневная дозировка – 1000 мг. Прием лекарства осуществляется независимо от приема пищи. Курс лечения — 10-14 дней.
Амоксициллин
Антибактериальное средство, обладающее бактериостатическим эффектом на различные штаммы бактерий, включая Хеликобактер пилори. Это лекарство тормозит активное размножение вредоносных микроорганизмов.
Препарат принадлежит к группе пенициллинов. Его следует принимать за 10-15 минут до еды. Рекомендуемая суточная доза составляет 500 мг, которую необходимо принимать единовременно. В случае осложненной формы заболевания дозировка может быть увеличена до 1 грамма. Продолжительность курса лечения определяется индивидуально.
Лечение (амбулатория)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Лечение язвенной болезни проводится амбулаторно.
Цели лечения:
· быстрая ликвидация тягостных для больного симптомов заболевания;
· заживление язвы;
· ликвидация инфекционного агента Н.pylori для предотвращения рецидивов заболевания и профилактика его обострений;
· при осложненном течении заболевания – лечение осложнений и устранение опасности для жизни больного.
Лечение ЯБ комплексное и включает:
– диетическое питание;
– прекращение курения и употребления алкоголя;
– отказ от приема препаратов, обладающих ульцерогенным действием;
– нормализация режима труда и отдыха, санаторно-курортное лечение.
Отсутствуют различия в подходах к лечению ЯБЖ и ЯБДПК. При подтверждении доброкачественного характера язв желудка лечение больных проводится так же, как и лечение при дуоденальных язвах. Различие по срокам лечения, при язвах желудка – с учетом их более значительного размера и более медленного рубцевания – более продолжительные.
Немедикаментозное лечение:
Лечение комплексное и включает – диетическое питание, прекращение курения и употребление алкоголя, отказ от ульцерогенных препаратов (прежде всего НПВП). Диетическое питание, должно быть частым, дробным, механически и химически щадящим.
Диета:
Рекомендуется частое (5-6 раз в сутки), дробное питание, соответствующие правилу «6 маленьких приемов пищи лучше, чем 3 больших», механического, термического и химического щажения СОЖ.
Диета должна быть богатой белками, так как терапевтический эффект в этом случае наступает быстрее, ускоряется заживление язв и стихание воспалительного процесса (Таблица 2).
Таблица 2. Диета при ЯБ
| Продукты, подлежащие исключению из рациона | Продукты, предпочтительные для употребления | Допустимые к употреблению продукты |
| • мясные и рыбные бульоны; • жареная и наперченная пища; • копчености и консервы; • приправы и специи (лук, чеснок, перец, горчицу); • соления и маринады; • газированные фруктовые воды, пиво, белое сухое вино, шампанское, кофе; • цитрусовые |
• мясо и рыба (отварные или приготовленные на пару); • яйца; • молоко и молочные продукты |
• макаронные изделия; • черствый белый хлеб; • сухой бисквит и сухое печенье; •молочные и вегетарианские супы; •овощи (картофель, морковь, кабачки, цветная капуста) – тушеные или в виде пюре и паровых суфле; • каши, кисели из сладких сортов ягод, муссы, желе, сырые тертые и печеные яблоки; • какао с молоком, некрепкий чай. |
*Источник: 2013 Клинические рекомендации по диагностике и лечению язвенной болезни (Российская Гастроэнтерологическая Ассоциация)
Медикаментозное лечение
Отсутствие принципиальных различий в подходах к лечению язв желудка и ДПК – важный момент в современной фармакотерапии ЯБ. Различие заключается в продолжительности курса фармакотерапии.
Принципы фармакотерапии:
· одинаковый подход к лечению язв желудка и двенадцатиперстной кишки;
· обязательное проведение базисной антисекреторной терапии;
· выбор антисекреторного препарата, поддерживающего внутрижелудочную рН>3 около 18 часов в сутки;
· назначение антисекреторного препарата в строго определенной дозе;
· эндоскопический контроль с 2–х недельным интервалом;
· длительность антисекреторной терапии в зависимости от сроков заживления язвы;
· эрадикационная антихеликобактерная терапия у НР–положительных больных;
· обязательный контроль эффективности антихеликобактериной терапии через 4–6 недель;
· повторные курсы антихеликобактерной терапии при ее неэффективности;
· поддерживающая противорецидивная терапия антисекреторным препаратом у НР–негативных больных;
· влияние на факторы риска плохого ответа на терапию (замена НПВП парацетамолом, селективными ингибиторами ЦОГ–2, сочетание НПВП с мизопростолом, обеспечение комплаентности больных и др.).
Ингибиторы протонной помпы –ИПП являются средством базисной терапии ЯБ. Они назначаются с целью купирования болевого синдрома и диспепсических расстройств, а также для достижения рубцевания язвенного дефекта в возможно более короткие сроки [1,2].
Антациды способны поддерживать уровень внутрижелудочного рН> 3 на протяжении 4-6 часов в течение суток, что определяет их недостаточно высокую эффективность при применении в качестве монотерапии. Тем не менее, больные с ЯБ принимают антациды для купирования болей и диспепсических жалоб, что во многом объясняется быстротой их действия и безрецептурным отпуском [2].
Принципы ведения пациентов с H. Pylori:
· для контроля эрадикации, который проводят через 4-6 недель после окончания эрадикационной терапии – с помощью С13 мочевинного дыхательного теста или БУТ диагностики H. Pylori в биоптате СОЖ, взятого при ФЭГДС;
· проблема диагностики инфекции Н. pylori заключается в настоящее время в возможности получения ложноотрицательных результатов, связанных, главным образом, с тем, что исследование проводится на фоне терапии ИПП или вскоре после нее.
· Во избежание ложноотрицательных результатов прием ИПП необходимо прекратить за 2 недели до предполагаемого контрольного исследования. Кроме того, отрицательный результат исследования на инфекцию Н. pylori должен быть обязательно подтвержден двумя методами диагностики (гистологический метод, С13 мочевинный дыхательный тест и БУТ) [1].
· Контроль рубцевания язв желудка проводят через 4, 6, 8 недель после начала приема препаратов, а дуоденальных – через 2, 4, 6 недель (в зависимости от размера язвенного дефекта).
Успешность эрадикации H. Pylori, обуславливает безрецидивное течение, что является положительным прогностическим признаком в лечении ЯБ.
| Рекомендуемые схемы эрадикации(Маастрихт-V, 2015) |
| Терапия первой линии (10-14 дней) : • 3-х компонентная схема: ИПП +амоксициллин +кларитромицин; • квадротерапия без висмута: ИПП+амоксициллин+кларитромицин +нитроимидазол. Терапия второй линии(10-14 дней): • 3-х компонентная схема: ИПП+амоксициллин+фторхинолон • квадротерапия без висмута: ИПП+амоксициллин+кларитромицин +нитроимидазол[8,9,10], (УД А); • квадротерапия с висмутом: ИПП+амоксициллин+кларитромицин +висмута трикалиядицитрат. Эффективность лечения повышается при назначении дважды в день повышенной дозы ИПП (удвоенной стандартной) [11,12], (УД B). При 14-дневной терапии увеличение частоты эрадикации более значительно, чем при 10-дневной [11,12,13], (УД С). Эрадикационная терапия H. pylori может приводить к развитию антибиотико-ассоциированной диареи [14],( УД С). Добавление к стандартной тройной терапии пробиотикаSaccharomycesboulardiiповышает скорость эрадикацииH.pylori [11,12, 13] (УДD). |
Перечень основных медикаментов, применяемых при ЯБ
| № | МНН | Форма выпуска | Режим дозирования | УД | |
| Ингибиторы протонной помпы | |||||
| 1 | Омепрозол | Капсулы (в т.ч. кишечнорастворимые, с пролонгированным высвобождением, гастрокапсулы) 10 мг, 20 мг и 40 мг Порошок для приготовления суспензии для приема внутрь 20 мг |
Перорально20 мг 2р/сутки | А | |
| 2 | Лансопразол | Капсулы (в т.ч. с модифицированным высвобождением) 15 мг и 30 мг | Перорально15 мг 2р/сутки | А | |
| 3 | Пантопразол | Таблетки, покрытые оболочкой (в т.ч. кишечнорастворимой); с отложенным высвобождением 20мг и 40 мг Порошок (в т.ч. лиофилизированный) для приготовления раствора для внутривенного введения 40мг |
Перорально20 мг 2р/сутки. В/в введение 40-80мг рекомендуется только при отсутствии эффекта от лечения пероральной формой пантопразола или невозможности применения через рот.Как правило, период лечения внутривенной формой непродолжителен, пациента следует как можно быстрее перевести на пероральный приём препарата. |
А | |
| 4 | Рабепразол | Таблетки / капсулы, покрытые кишечнорастворимой оболочкой 10 мг и 20 мг | Перорально10 мг 2 раза в сутки. | А | |
| 5 | Эзомепразол | Таблетки / Капсулы (в т.ч. кишечнорастворимые, твердые и пр.) 20 мг и 40 мг Лиофилизат /порошок лиофилизированный для приготовления раствора для внутривенного введения 20мг и 40 мг |
Перорально20 мг 2 раза в сутки. При невозможности проведения пероральной терапии пациентам препарат может быть рекомендован парентерально в дозе 20 – 40 мг 1 раз в сутки. Как правило, период лечения внутривенной формой непродолжителен, пациента следует как можно быстрее перевести на пероральный приём препарата. |
А | |
| Блокаторы Н2гистаминовых рецепторов | |||||
| 6 | Фамотидин | Таблетки, покрытые оболочкой (в т.ч. пленочной) 20 мг и 40 мг Порошок лиофилизированный для приготовления раствора для инъекций 20мг |
Перорально 20 мг 2 раза в сутки. При невозможности проведения пероральной терапии пациентам препарат может быть рекомендован парентерально в дозе 20 – 40 мг 1 раз в сутки. Как правило, период лечения внутривенной формой непродолжителен, пациента следует как можно быстрее перевести на пероральный приём препарата. |
А | |
| 7 | Ранитидин | Таблетки, покрытые оболочкой (в т.ч. пленочной) 150мг и 300мг | Перорально150 мг 2 раза в сутки | А | |
| Противомикробные препараты применяются при ЯБ, ассоциированной сH.pylori | |||||
| 8 | Амоксициллин | Таблетки, в т.ч. покрытые оболочкой, диспергируемые; капсулы 500мг, 1000мг | Перорально1000 мг 2 раза в сутки | А | |
| 9 | Кларитромицин | Таблетки, в т.ч. с модифицируемым высвобождением 500мг | Перорально 500 мг 2 раза в сутки | А | |
| 10 | Метронидозол | Таблетки 250 мг | Квадротерапии с висмутом: 250 мг перорально 4 р/сутки Тройная терапия на основе кларитромицина: 500 мг перорально 2р/сутки |
А | |
| 11 | Левофлоксацин* | Таблетки, покрытые оболочкой 500мг | Перорально 500 мг 2 раза в сутки только при подтвержденной устойчивости к другим противомикробным препаратам и высокой чувствительностью к Левофлоксацину | С | |
| 12 | Тетрациклин* | Таблетки, покрытые оболочкой 100 мг | Перорально 100 мг 4 раза в сутки только при подтвержденной устойчивости к другим противомикробным препаратам и высокой чувствительностью к Тетрациклину | С | |
| 13 | Висмута трикалиядицитрат | Таблетки, покрытые оболочкой, 120 мг |
Назначают по 1 таблетке 4 раза в сутки за 30 минут до приема пищи и на ночь или по 2 таблетки 2 раза в сутки за 30 мин до приема пищи. Максимальная разовая доза 240 мг, максимальная суточная 480 мг. | В | |
Примечание: * показание не зарегистрировано
Перечень дополнительных медикаментов, применяемых при ЯБ
| № | МНН | Форма выпуска | Режим дозирования | УД |
| Антациды | ||||
| 1 | Магния гидроксид и алюминия гидроксид | Таблетки, в т.ч. жевательные Суспензия для приема внутрь |
Разовая доза по требованию | А |
| 2 | Кальция карбонат + натрия гидрокарбонат + натрия альгинат | Таблетки жевательные Суспензия для приема внутрь |
Разовая доза по требованию | А |
Возможные причины неэффективности и ошибки лечения ЯБ
· часто рецидивирующее течение заболевания (частота рецидивов> 2 раз в год);
· формирование трудно рубцующихся язв, не заживающих в течение 12 недель непрерывного лечения.
Факторы, способствующие частым рецидивам язв и замедленному заживлению:
· персистенция инфекции Н. pylori;
· прием НПВП;
· наличие у больного скрыто протекающего синдрома Золлингера-Эллисона;
· низкая приверженность больных к лечению (курение, злоупотребление алкоголем, неправильный прием лекарственных препаратов) [2].
Ошибки при проведении эрадикационной терапии:
· отсутствие тестирования на наличие инфекции Н. pylori у больных ЯБ, в результате которого пациенты получают только антисекреторную терапию;
· неправильное лечение Н.pylori-негативной ЯБ;
· использование в схемах эрадикации лекарственных препаратов, не входящих в утвержденные схемы (например, Н2-блокаторов);
· применение препаратов в недостаточных дозах;
· к снижению эффективности эрадикации приводит назначение 7-дневных курсов эрадикации вместо 10-14 дневные;
· отказ (по разным причинам) от проведения контроля эрадикации в установленные сроки;
· прежде чем вынести заключение о неэффективности консервативного лечения ЯБ у пациента, необходимо убедиться, что лечение и обследование было проведено в строгом соответствии с существующим протоколом.
Хирургическое вмешательство: нет.
Профилактические мероприятия:
· одновременное назначение ИПП при необходимости приема НПВП и антикоагулянтов (особенно больным пожилого возраста, пациентам с ЯБ в анамнезе, больным с сопутствующими заболеваниями сердечно-сосудистой системы и циррозом печени);
· устранение факторов, способствующих язвообразованию: устранение вредных привычек (курение и злоупотребление алкоголем);
· нормализацию режима труда и отдыха;
· организация правильного режима и характера питания,
Проведение С13 мочевинного дыхательного теста на наличие Н. pylori и применение эрадикационной антихеликобактерной терапии в случае обнаружения Н. pylori [2].
Дальнейшее ведение:
Динамическое наблюдение за больным, 1 раз в год проводить ФЭГДС, диагностику инфекции Н. pylori. При обострении – проводить эрадикционную терапию (смотреть выше). При непрерывно рецидивирующем течении – консультация хирурга (особенно при ЯБЖ)
Индикаторы эффективности лечения и безопасности методов:
· заживление язвенного дефекта в СО ГДЗ;
· эффективная эрадикацияН.pylori;
· обеспечение стойкой ремиссии ЯБ;
· отсутствие осложнений.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ В СТАЦИОНАРЕ
Немедикаментозные методы лечения: см. амбулаторный уровень.
Медикаментозные методы лечения: см. амбулаторный уровень.
Хирургическое вмешательство:
Показания для хирургического вмешательства включают осложненные формы заболевания, такие как перфорация и пенетрация язвы, рубцово-язвенный стеноз привратника и малигнизация язвы. При выборе метода хирургического лечения предпочтение следует отдавать органосохраняющим операциям, которые обеспечивают меньшую частоту послеоперационных осложнений.
Дальнейшее ведение:
· антихеликобактерная терапия, обязательная поддерживающая терапия, динамическое наблюдение за пациентом для мониторинга (С-13 дыхательный уреазный тест; эндоскопическое исследование с биопсией по системе «OLGA (OperativeLinkonGastritisAssessment- 2008)» (5 биоптатов: 2 из фундального отдела, 2 из антрального отдела желудка и 1 из угла желудка) и быстрым уреазным тестом) осложнений;
· санаторно-курортное лечение (не ранее чем через 2-3 месяца после обострения), которое включает хвойно-морские ванны, прием щелочных минеральных вод, диетическое питание и режим отдыха.
· Консультация гастроэнтеролога:
– для своевременного выявления возможных осложнений язвенной болезни, а также для корректировки лечебно-диагностической тактики в сложных случаях;
– пациентам с язвенной болезнью, у которых сохраняются жалобы и симптомы в течение 1-2 недель после завершения адекватной эрадикационной терапии Helicobacter pylori;
– в случаях, когда пациенты с язвенной болезнью из-за сопутствующих заболеваний вынуждены принимать НПВП и глюкокортикоиды;
– в ситуациях, когда основные или резервные схемы эрадикации Helicobacter pylori у пациентов с язвенной болезнью оказываются неэффективными.
· Консультация хирурга (уровень доказательности С):
– при выявлении и развитии осложнений язвенной болезни;
– при наличии признаков перфорации язвы (срочная консультация);
– в случаях, когда эндоскопические методы неэффективны для остановки язвенного кровотечения (срочная консультация);
– своевременная консультация поможет начать лечение на ранней стадии;
– в случаях, когда симптомы язвенной болезни сохраняются более 7-14 дней на фоне адекватного лечения. В этом случае необходимо уточнение диагноза и проведение дополнительных исследований.
Профилактические мероприятия:
· организация правильного режима и характера питания;
· борьба с вредными привычками;
· отказ от приема лекарств, способствующих образованию язв;
· инвазивные методы исследования на предраковое поражение желудка: анализ крови на гастрин-17, пепсиноген-1 и пепсиноген-2 (метод «Гастропанели»);
· тестирование на наличие H.pylori (С13 мочевинный дыхательный тест) и проведение антихеликобактерной терапии в случае обнаружения H. pylori.
Первый этап профилактики язвенной болезни:
· предотвращение развития и инфицирования Helicobacter pylori;
· строгое соблюдение гигиены полости рта;
· полный отказ от курения и употребления алкогольных напитков;
· питание должно быть сбалансированным в зависимости от возраста человека. Следует исключить из рациона острую, копченую и подобную пищу, а также обратить внимание на приемлемые способы кулинарной обработки продуктов. Ограничить потребление газированных напитков, кофеина и сильно холодной или горячей пищи;
· избегать неоправданного и бессистемного приема лекарств, способных вызвать язву;
· вовлекать себя в спортивные и трудовые мероприятия, рекомендованный отдых. Уделять время для сна не менее 6-8 часов в сутки, соблюдая режим дня. Детям и подросткам выполнять свои возрастные нормы;
· избегать психоэмоциональных перегрузок.
Второй этап профилактики язвенной болезни:
· немедленная госпитализация при впервые выявленных язвах двенадцатиперстной кишки и желудка;
· врач должен назначить медикаментозную терапию, фитотерапию, прием минеральной воды и физиотерапевтические процедуры с противорецидивной помощью в весенние и осенние периоды;
· лечебные и комплексные меры по борьбе с инфекционными заболеваниями, способными привести к язвенной болезни;
· соблюдение специальной противоязвенной диеты.
Мониторинг состояния пациента:
– купирование абдоминального синдрома;
– улучшение качества жизни.
Индикаторы эффективности лечения и безопасности методов:
· заживление язвенного дефекта в слизистой оболочке желудка и двенадцатиперстной кишки;
· эффективная эрадикация H. pylori;
· достижение стойкой ремиссии язвенной болезни;
· отсутствие осложнений.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: неэффективность амбулаторной медикаментозной терапии.
Показания для экстренной госпитализации:
· осложненные формы заболевания;
· тяжелый болевой синдром;
· неэффективность амбулаторной медикаментозной терапии;
· сопутствующие заболевания.
Препараты при язвенной болезни желудка
Медикаменты играют ключевую роль в терапевтическом процессе. Препараты, предназначенные для лечения язвенной болезни, воздействуют на причины и механизмы заболевания. В дополнение к основному лечению могут быть назначены средства для облегчения симптомов.
Основными средствами являются антибиотики, антипротозойные препараты, соединения на основе висмута и ингибиторы протонной помпы. Эти лекарства составляют основу ступенчатой терапии, которая является стандартом в лечении данного заболевания. Эрадикационная схема направлена на устранение главной причины язвенной болезни — бактерии Helicobacter pylori. Из числа антибактериальных препаратов рекомендуются:
- Амоксициллин;
- Кларитромицин;
- Метронидазол;
- Рифабутин;
- Левофлоксацин;
- Тетрациклин.
Помимо этиологического лечения, также назначаются антисекреторные средства, которые блокируют Н2-гистаминовые рецепторы. Антациды помогают быстро снять изжогу и предотвратить рефлюкс. Для облегчения болевого синдрома применяются спазмолитики и обезболивающие препараты.
В случае развития анемии используются препараты железа. При наличии сопутствующих заболеваний могут потребоваться ферментные средства.
Диетический стол
Правильно составленное меню и соблюдение режима при гастроэнтерологической патологии имеет огромное значение. Диета при язвенной болезни желудка должна быть щадящей, чтобы исключить раздражающие факторы на слизистую оболочку и ускорить эпителизацию (заживление) дефектов.
При обострении патологии ограничивают жирные, кислые блюда, крепкий чай, кофе, шоколад, дрожжевую сдобу. Категорически исключают алкоголь, жареные, копченые и острые продукты. Можно кушать отварную пищу, овощи и мясо на пару, нежирное молоко, йогурт, кисели, каши, фруктовые отвары.
Основные принципы диетического питания
Одним из ключевых аспектов успешного лечения является строгое соблюдение диеты в период обострения заболевания. Это помогает снизить нагрузку на железы, отвечающие за выработку пищеварительных ферментов, а также уменьшить активность желудка и кишечника, создавая тем самым более благоприятные условия для восстановления слизистой оболочки и заживления язв.
- При язвенной болезни в рационе должно быть достаточно качественных белков (рыба, нежирное мясо, яйца, творог и т.д.), так как белки играют важную роль в восстановлении поврежденных тканей желудка, а также в профилактике анемии и поддержании иммунной системы.
- Механическое воздействие пищи на воспаленную слизистую должно быть минимальным, особенно в период обострения. Продукты следует измельчать. Наилучшие методы термической обработки – это приготовление на пару, отваривание и тушение. Необходимо исключить из рациона сухую, твердую и грубую пищу.
- Пища должна быть химически нейтральной, поэтому следует избегать кислых и острых продуктов, приправ, копченостей, крепких мясных и рыбных бульонов, а также кислых и газированных напитков и алкоголя (особенно во время сезонных обострений).
- Температура пищи должна быть щадящей, то есть примерно соответствовать температуре тела. Горячие и холодные блюда следует исключить.
- Рацион должен быть полноценным и включать все необходимые витамины и минералы, которые важны для нормального функционирования организма.
- Больной должен принимать пищу небольшими порциями, 5-6 раз в день, избегая переедания.
- Курильщикам рекомендуется значительно сократить количество выкуриваемых сигарет, так как исследования показывают, что язвы у некурящих заживают гораздо быстрее.
В последние годы требования к диетотерапии при язве желудка стали менее строгими.
Пациент должен осознавать важность соблюдения назначенной диеты и находиться в комфортном психоэмоциональном состоянии – это основное условие для успешного лечения.
В случаях, когда запрещенные диетологами продукты не вызывают негативной реакции у пациента, врачи могут разрешить их употребление, но в разумных пределах.
Хирургическое лечение осложнений
Симптомы неблагоприятных последствий всегда застают больного врасплох. Состояние пациента быстро ухудшается, что грозит пациенту серьезными нарушениями. Неотложная помощь при язвенной болезни желудка заключается в инвазивном вмешательстве или оперативном лечении.
При кровотечениях и стенозах применяют эндоскопическую методику. Выполняют коагуляцию сосудов, растягивают области сужения с помощью специальных инструментов. Дополнительно удаляют фибринозные образования, накладывают пленку для ускорения регенерации дефекта.
При перфорации и пенетрации в большинстве случаев проводят полостные операции. Проводят ушивание язв, санацию брюшной полости, удаление поврежденных смежных органов.
Народные средства
В качестве альтернативного метода используются лечебные травы и другие природные ингредиенты. Применение народных средств при язвенной болезни способствует улучшению как клинических, так и эндоскопических показателей, а также сокращает время восстановления при традиционном лечении. Рекомендуются следующие натуральные продукты:
- настой из цветков пижмы;
- смесь кефира с подсолнечным маслом;
- спиртовая настойка из молодых грецких орехов;
- настой из подорожника и шалфея;
- сок из ягод черной смородины;
- сок свежего картофеля;
- отвар ромашки.
Актуальные проблемы
- Комбинированная терапия гиперхолестеринемии
- Дивертикулярная болезнь
- Болезнь Альцгеймера
- Лечебно-профилактическое питание
- Медицина регионов России
- Стресс, тревога и вегетативные расстройства
- Депрессивные расстройства
- Контроль сердечно-сосудистого риска
- Болезнь Паркинсона
- Ожирение: новый взгляд
Специализации
- Информационные технологии в медицине
- Аллергические заболевания
- Заболевания дыхательной системы
- Профилактика инфекционных заболеваний с помощью вакцин
- Болезни органов пищеварения
- Заболевания печени
- Женское здоровье
- Кожные и венерические болезни
- Иммунные расстройства
- Инфекционные болезни
- Сердечно-сосудистые заболевания
- Заболевания уха, горла и носа
- Медицинское оборудование
- Экстренная медицинская помощь
- Наука о питании
- Онкологические заболевания
- Здоровье детей
- Психические и неврологические расстройства
- Заболевания соединительной ткани
- Аллергия, возникающая в определенные сезоны
- Общая терапия
- Заболевания мочевыводящей системы
- Наука о лекарствах
- Эндокринные расстройства
Профилактика язвенной болезни
Язвенная болезнь является важным аспектом поддержания здоровья желудочно-кишечного тракта. Язвенная болезнь, включая язвы желудка и двенадцатиперстной кишки, может привести к серьезным осложнениям, если не предпринять своевременные меры. Основные методы профилактики включают в себя изменения в образе жизни, диету и регулярные медицинские осмотры.
1. Здоровое питание: Правильное питание играет ключевую роль в профилактике язвенной болезни. Рекомендуется избегать острого, жареного и жирного питания, а также продуктов, которые могут раздражать слизистую оболочку желудка, таких как кофе, алкоголь и газированные напитки. Вместо этого стоит включить в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирного белка. Употребление пищи в небольших порциях и регулярные приемы пищи также помогут снизить нагрузку на желудок.
2. Избегание стрессов: Стресс может способствовать развитию язвенной болезни, поэтому важно научиться управлять стрессом. Методы релаксации, такие как медитация, йога и физическая активность, могут помочь снизить уровень стресса и улучшить общее самочувствие.
3. Отказ от курения: Курение является одним из факторов риска развития язвенной болезни. Никотин может увеличивать выработку желудочной кислоты и замедлять заживление язв. Отказ от курения не только снизит риск язвенной болезни, но и улучшит общее состояние здоровья.
4. Регулярные медицинские осмотры: Профилактические медицинские осмотры и консультации с гастроэнтерологом помогут выявить предрасположенность к язвенной болезни на ранних стадиях. При наличии симптомов, таких как боли в животе, изжога или тошнота, важно не откладывать визит к врачу.
5. Контроль за приемом медикаментов: Некоторые лекарства, особенно нестероидные противовоспалительные препараты (НПВП), могут увеличивать риск развития язв. Если необходимо принимать такие препараты, следует обсудить с врачом возможность использования защитных средств, таких как ингибиторы протонной помпы или антациды.
Соблюдение этих рекомендаций поможет снизить риск развития язвенной болезни и поддерживать здоровье желудочно-кишечного тракта. Важно помнить, что профилактика всегда проще и эффективнее, чем лечение уже возникших заболеваний.
Вопрос-ответ
Какие основные группы препаратов используются для лечения язвы желудка?
Основные группы препаратов для лечения язвы желудка включают ингибиторы протонной помпы (ИПП), антагонисты H2-гистамина, антациды и препараты, содержащие висмут. ИПП, такие как омепразол и лансопразол, снижают выработку кислоты, что способствует заживлению язвы. Антагонисты H2, например, ранитидин, также уменьшают кислотность, а антациды нейтрализуют уже выделенную кислоту.
Как долго следует принимать таблетки для лечения язвы?
Продолжительность лечения язвы желудка зависит от тяжести заболевания и типа назначенных препаратов. Обычно курс лечения ингибиторами протонной помпы составляет от 4 до 8 недель. Важно следовать рекомендациям врача и не прекращать прием препаратов преждевременно, даже если симптомы исчезли.
Есть ли побочные эффекты у препаратов от язвы?
Да, как и у любых лекарств, у препаратов от язвы могут быть побочные эффекты. Например, ингибиторы протонной помпы могут вызывать головную боль, тошноту, диарею или запоры. Долгосрочное применение может привести к дефициту витамина B12 и магния. Важно обсуждать возможные побочные эффекты с врачом и следить за своим состоянием во время лечения.
Советы
СОВЕТ №1
Перед началом приема любых таблеток от язвы желудка и двенадцатиперстной кишки обязательно проконсультируйтесь с врачом. Самолечение может привести к ухудшению состояния и развитию осложнений.
СОВЕТ №2
Обратите внимание на состав препаратов. Некоторые таблетки могут содержать компоненты, на которые у вас может быть аллергия или непереносимость. Читайте аннотации и уточняйте у фармацевта.
СОВЕТ №3
Следите за своим рационом и образом жизни. Даже самые эффективные таблетки не помогут, если вы не будете соблюдать диету и избегать стрессов. Включите в меню больше овощей, фруктов и избегайте острого и жирного.
СОВЕТ №4
Регулярно проходите обследования у гастроэнтеролога. Это поможет контролировать состояние вашего желудка и двенадцатиперстной кишки, а также своевременно корректировать лечение при необходимости.